歯科医院経営講座 一覧を見る
THE DENTAL BUSINESS MANAGEMENT
歯科医院経営講座124
21世紀の歯科医院経営~混合診療の行方と歯周・予防の重要性~
デンタル・マネジメント・コンサルティング
稲岡 勲/門田 亮
平成19年10月25日、国会の厚生労働委員会で石井みどり議員が始めて質問に立ち、「18年度総医療費の落ち込み分1200億円のうち、歯科が700億円を占めていると指摘した…。舛添厚生労働大臣は、他の議員からの質問と同じく、想定問答集を見ないで自分の言葉で丁寧に、母親への介護経験を踏まえて口腔ケアが医療全体の問題と認識していると述べた」と10月30日付の日本歯科新聞は報じている。
また舛添大臣は、再任されたその就任会見で、治療より予防が大事だとした上で、「予防的なものを保険で給付する形にもっていくことが最終的には必要になるのではないか、“むし歯になったら保険で診るが、なる前は診てくれない”という発想を変えていきたい」と述べている。医療行政のトップに立つ大臣が、歯科医療の重要性に理解を示していることは心強いことである。
保険の患者単価が5年間で20%低下している
しかし現実はどの統計資料を見ても収入が減少している。<表1>は今年6月に実施された医療経済実態調査の速報値に一部手を加えて作成した資料だが、収支差が平成17年6月の1,351千円から平成19年6月の1,229千円へと9.1%も減少している。ただ平成15年の収支差が1,224千円であるから、対平成15年では0.4%の増加である。
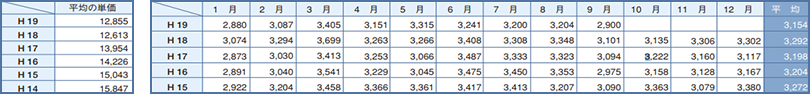
また<表2>は某会計事務所のデータを基に1レセプト単価を計算したものである。この会計事務所の場合、約120軒の歯科医院と顧問契約をしているそうだが、保険の患者単価が平成14年から平成19年(9月までの集計である)にかけて19.9%、約20%も低下している。5年間で約2割の単価の下落は経営に深刻な影響を与えている。
レセプト単価の低下の原因は、①治療内容の変化、つまり患者の口腔状態が改善され1口腔単位の大きい治療のケースがなくなってきていること、②保険医療機関への集団指導と個別指導の導入、③患者負担の増大から患者の高額治療の拒否、④歯科医院の萎縮治療等であるが、こうした短期間に急激な収入減少が発生すると経営基盤の弱い歯科医院経営が破綻する恐れがある。
<表1> 前年度との収入の比較単位:千円
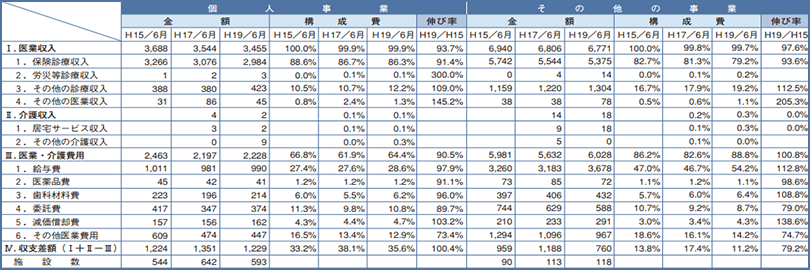

- (注1)平成15年6月の調査では介護収入の統計がとられていない。
- (注2)「その他の事業」とは医療法人、市町村立の歯科医院である。
- (注3)平成17年、平成19年の構成比は、医業収入と介護収入の合計に対する比率である。
もう少し<表1>を詳しく見ると、いろいろな問題点が出てくる。この調査は6月の1ヵ月の収支であり、それに減価償却費や賞与は年額(年額賞与の決まっていない医院は前年分)の12分の1を加算して調整しているから、ほぼ1ヵ月の収支に近い数値が算出されているが問題もある。歯科の場合、6月は学校医の先生が健診に出かける月であり、健診を受けた子供たちが歯科医院に来院する月である。わずかとは言え収入が増え平均的な月より収入が大きくなる月である。
ちなみに<表3>は<表2>の会計事務所の平成14年から平成19年(9月まで集計)までの、各月別の保険収入である。右端の欄は月平均額を出しているが、6年間を通じて6月の保険収入は年間平均収入より高い値になっている。したがって年間を通じて標準的な月ではなく、一つの傾向は分かるとしても、歯科医院経営における年間収支を予測するには問題があるのではないか。実態よりももう少し悪い経営数値ではないかと思う。
それはさておき、先の<表1>の個人事業及びその他事業(医療法人等)欄の「伸び率」は平成15年から平成19年の4年間の伸び率を見たものだが、医業収入と保険診療収入ともに減少しており、特に個人の保険収入は、8.6%の減少となっている。これだけ短期間に収入が急減すると、資金繰りに注意しないと資金ショートを起す。収入の減少に限らず経費、特に医業経費(介護の経費を含む)の減少が著しく、平成15年6月の2,463千円から平成19年6月の2,228千円へと実に9.5%の減少となっている。経費の削減に努力したからこそ、収支差が1,229千円に留まったというべきである。その他の事業の法人や市町村立の歯科医院では、人件費が平成15年から4年間で12.8%、減価償却費が同期間に38.6%と大幅に伸びている。それは、ある程度の規模の収入を確保しなければ競争に勝てないという厳しい状況を表している。収支差が959千円から760千円へと20.8%の減少になっており、法人や市町村立の診療所の場合は、もはや限界にきているのではないかと思う。
さらに最近の石油と穀物(バイオエネルギーとして)の高騰から関連商品の値上がりが始まっており、インフレになる可能性が極めて高い。歯科材料にも影響してくることは明らかであり、今後収入が上がらない上にコスト上昇圧力がかかるという医院経営の正念場を迎える。生き残るために死力を尽くす覚悟が必要だと思う。
院長の考えや、性格、立地条件、患者層、得意の技術、スタッフの数と技術レベルと応対技術等々、他の医院の真似ではなく、真に自医院の特性をフルに発揮できる戦略、戦術を徹底させれば、まだまだ収入を上げ、患者を増やして生き残る道はいくらでもある。院長の経営に対する本腰が入っていないだけなのである。各地で経営セミナーが盛んに行われているが、ちょっと聞いてみようか等といった姿勢でいくら聴講しても根本的な解決にはならない。先ず真剣に医院の経営を立て直し、患者から支持される歯科医院を作る、という鉄の意志を固めることである。
先ずは歯周メンテナンスに注力
次に具体的に何を実行するか?先ず一人一人の患者の歯周メンテナンスに注力すべきである。衛生士がいないのであれば院長自らが実施すればよいのである。チェア3台が常に患者で埋まっているという状態なら、患者に不足することはないはずである。チェアの空き時間を見つけて患者に歯周のメンテナンスをすることで、患者の歯への関心が高まるし、患者との会話によって院長自身も患者の思いがよく分かるはずである。患者自身も自分の歯肉が引き締まってきたり、色が変ってきたりすると俄然歯への関心を高め、先生やスタッフに対して素直に感謝の気持ちを強めてくるものである。そうなると必ず定期的に来院するし、「補綴は自費で」という患者が増えてくるはずだ。保険のレセプト単価は低くとも、自費収入が上がれば患者単価は容易に上がる。将来の歯科医院経営という視点で見ても、歯周・予防への重点的な診療方針は不可欠ではないか。ただ歯周・予防のみでは採算がとれないから、患者への啓蒙活動の一環としての位置付けである。
混合診療の行方は?
東京保険医新聞は平成18年12月1日号並びに平成19年2月1日号において次のように報じており、メンテナンスが混合診療になる可能性を報じている。
平成18年11月に実施された円参議院議員(民主党)の国会内学習会において、厚生労働省はメンテナンスが一人歩きしているとして二つの流れを打ち出している。第一番目は「安定期に入った後は維持管理という考え方だったが、安定期に入ったら保険診療から切り離し、患者の自助努力で」対応するメンテナンス。第二番目は「SPT」(サポーティブ・ペリオドンタル・トリートメント)という考えである。第一番目は現行のガイドラインで「治癒」と規定されているコースで、「保険診療から切り離し患者の自助努力」すなわち混合診療が想定されていると報じている。今後どのように改定されるか未定だが、将来補綴は保険からはずれるという前提で日々の診療を進めるぐらいの覚悟と心の準備が必要だと思う。一気に補綴がはずれなくても混合診療が緩和される事態は想定の範囲内にしておくべきである。
ちなみに11月8日付の日本経済新聞の朝刊は、混合診療について次のように報じている。
保険対象の治療と保険の対象外の治療を併用する「混合診療」に保険を適用せず、患者に全額負担を求める国の制度の是非が問われた訴訟の判決で、東京地裁は「国の健康保険法の解釈は誤り」と指摘し、混合診療の原則禁止は違法とする判断を示した。厚生労働省は、「保険外適用の診療でも安全性の確保が必要」とした上で、「国内で安全性が確認されていない保険外適用の治療が、保険対象の医療行為と併用されるようになると、公的保険の信頼が損なわれる」と反発。そのため全面解禁には至らず、差額ベッド代や金属床の入れ歯代など例外として認めてきた混合診療の範囲を一部拡大することで同年(2004年)末決着した。同省は「複数の医療行為は不可分一体として保険適用するかどうかを判断する」との立場を貫き、その例外として「保険外併用療養費制度」の対象を告示していた。
歯科医療の場合は、金属床総義歯及び前歯の金属材料の差額のみ認められているが、以前に「差額徴収」の制度が認められていたという経緯もあってか、混合診療についてはかなりグレーな部分が多いように思う。実際医療の現場をみても、そのグレーな部分をそれぞれの院長の裁量で切り抜けているケースが多い。例えば、サリバテストは保険が効かないから、歯周治療(保険治療)に訪れる患者にサリバテストを実施しても、その時は請求せず、サリバテストの結果報告の日を設け、その日は保険の再診料の請求をしないで、サリバテストの料金のみ自費診療として領収するといった手法である。もっと手が込んでくると、一旦保険治療の患者を診療室より出てもらい、再度入室してもらって改めて自費の治療を行う等々、涙ぐましい努力をされているケースもある。
所得格差が拡大してきている現実にそぐわないという意味で混乱が起こっているといってもよいと思う。所得の低い患者あるいは高齢者に対しては公的な助成金でカバーし、ある一定の所得層は、補綴を保険からはずして自己負担とするといった制度があってもよいのではないか。いずれにしても混合診療に関する法の制度的疲労が起こっているということではないかと思う。混合診療の緩和は、上記のような仕組みであれば保険財政の逼迫という状況にあって、患者にとっても、歯科医院にとってもメリットの大きい制度になると思う。財政という視点から見てもプラス面は大きい。以前の差額徴収の時代とは時代の背景が大きく変っており、歯科医院数が大幅に増えて競争環境が断然厳しくなっている。以前のような差額徴収の弊害は起こりえない環境にある。混合診療の弊害ばかりではなく、利点を見据えて再考すべき時にきていると思う。
全ての治療を保険に取り入れるということは理想であるが、現在の財政では極めて困難なことだ。全て保険で治療できるとして、採算が取れない低い点数に甘んじているが、他の領域で何とかカバーできたからしのぐことができたが、さらに引き下げが起こるとすれば経営が破綻するのは時間の問題である。だとすれば保険制度を活用しながら自費治療の道を開き、患者の選択肢を増やすことの方がより合理的ではないか。またそれによって先進的な治療技術が普及して治療料金も低下するというメリットも出てくるのではないか。
「安全性が確認されていない保険外適用の治療」という厚生労働省の指摘する問題点は、ある一定の症例数によって判断できないか。もしそれでも安全性に問題があるというのであれば、定期的な個別指導や歯科医師法等別の法律で縛りをかけることができるのではないか。
本当に生命を左右する治療は保険で治療できるよう制度の整備は必要であるが、歯科の場合は、治療と美容の領域を明確にできない部分があり、しかもその美容領域の治療のウェートが高まりつつある。基本的な診断・治療についてはしっかり時間をかけても充分保険で採算のとれるよう点数配分にした上で、混合診療の緩和によって患者の納得と合意の上で保険の患者負担と自費診療の負担をしてもらうことの方が合理的であると思う。
ただ今回の裁判によって、近い将来ある程度の混合診療が緩和されてくると思うが、その前に混合診療の厳格な運用を求めてくる可能性がある。したがって「混合診療」の定義を精査し、日ごろの診療システムの見直しをしておくべきである。
他の記事を探す
モリタ友の会
セミナー情報
会員登録した方のみ、
限定コンテンツ・サービスが無料で利用可能
オンラインカタログでの製品の価格チェックやすべての記事の閲覧、臨床や経営に役立つメールマガジンを受け取ることができます。
商品のモニター参加や、新製品・優良品のご提供、セミナー優待割引のある、もっとお得な有料会員サービスもあります。