141号 SUMMER 目次を見る
目 次
- ≫ はじめに
- ≫ 歯髄電気診とは
- ≫ デジテストの使い方
- ≫ 電気歯髄診断器の臨床応用
- ≫ おわりに
はじめに
歯髄電気診は歯髄の生死を判定するための信頼性の高い診査法である。そのため、これに用いる電気歯髄診断器は、歯内疾患の臨床診断には欠かせない診査機器である。
しかし、従来の電気歯髄診断器は、高価であることや歯髄電気診には保険点数の貼り付けがないことなどから、日本の開業歯科医の診療室には、常備されていないところが多いのが現状である。
今回、モリタから発売されたデジテスト(パーケル社)は、ヨーロッパでは一般的に使われているハンドヘルドスタイル(handheld style)のデジタル式の電気歯髄診断器であり1)、コンパクトで140グラムと軽く、比較的安価である。
本稿は、日本の臨床歯科医が電気歯髄診断器をもっと多く活用されることを目的に、歯髄電気診の臨床応用ならびに新発売されるデジテストの使用法について解説する。
歯髄電気診とは
歯髄電気診は、電気歯髄診断器を用いて弱い電流を歯に通電して電気的刺激を与え、歯髄神経を刺激して誘発させた痛みあるいは違和感の有無によって、歯髄の生死を判定する診査法である。この電気刺激によって反応する歯髄神経はAδ線維であり、C繊維は反応しないといわれている2)。歯髄電気診の最大の利点は診断精度が高く、歯髄に損傷を与えないことである。
しかしながら、さらに詳しい歯髄の病態を診査することは不可能である。つまり、歯髄電気診に対して歯髄が正常域で反応したとしても、それは歯髄が生きていることの証であって、決して歯髄が正常であるということの証明にはならない3)。
また、多量の修復象牙質のために電気的刺激が歯髄に達していない、電気刺激が歯根膜や隣在歯の神経線維に達している、外傷の既往があるならびに鎮痛剤や精神安定剤を服用しているなどの条件下では、偽反応を示すことがある4)。
したがって、歯髄の生死をより正確に診査するためには、温度診や切削診を併用する必要がある。さらに、歯肉への漏電が阻止できないような大きな金属修復物がある場合には、本機器を用いることができない。なお、歯髄電気診は心臓ペースメーカーを装着している患者には禁忌である。
デジテストの使い方
デジテストの構成と各部の名称を図1、2に示した。
以下に使い方の手順を記す。
- 1) 患者にはあらかじめ目的と術式をよく説明し、不安感をいだかせないようにすることが肝要である。通電開始後に被検歯に痛みや違和感を感じたら、すぐに決められた方法で合図するよう指示する。
- 2) 歯髄電気診を行う被検歯および対照歯(反対側同名歯または隣在歯)は漏電を防ぐために歯面を清掃、乾燥し、ラバーダムやプラスティックストリップスを用いて隣在歯と隔離する(図3)。
- 3) 電気歯髄診断器の伝導性媒体をつけた電極(メタルプローブ)は、歯肉から離れた歯面で比較的エナメル質の薄い場所、つまり唇(頰)側の切縁(咬頭)側 1/3の健全エナメル質に電極を当てる。このときメタルプローブの先端に付ける電極糊は歯磨材で代用するのが一般的である。
- 4) 歯面から患者の体を流れる電流の回路を確保するために、対極クリップを患者の指でつまませておく(図4)。また、対極クリップを患者の口角に掛けておき、痛みを感じたら手を挙げて知らせる方法もある。
- 5) 最初は対照歯から始める。電気刺激速度調節レバーを右側(スロー)にセットし、スタートボタンを押し続けると、通電が開始されると同時にデジタル表示が点灯し、数値が上昇しながら電気刺激が強くなっていく。
- 6) 患者が痛みあるいは違和感により、指でつまんだ対極クリップから指を離すと電流は即座に止まる(図5)。

図1 電気歯髄診断器・デジテストの標準構成品
図2 デジテスト各部の名称
①電気刺激速度調節レバー
②スタートボタン
③デジタルディスプレイ
④メタルプローブ・ロング
⑤メタルプローブ・ショート
⑥対極コード接続部
⑦対極コード
⑧対極クリップ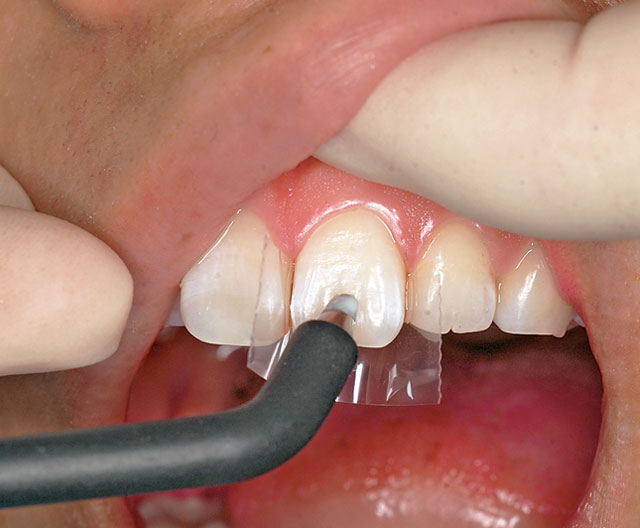
図3 被検歯は歯面を乾燥させ、隣在歯への漏電を防ぐためにプラスティックストリップスで隔離する。電極糊は歯磨剤で代用。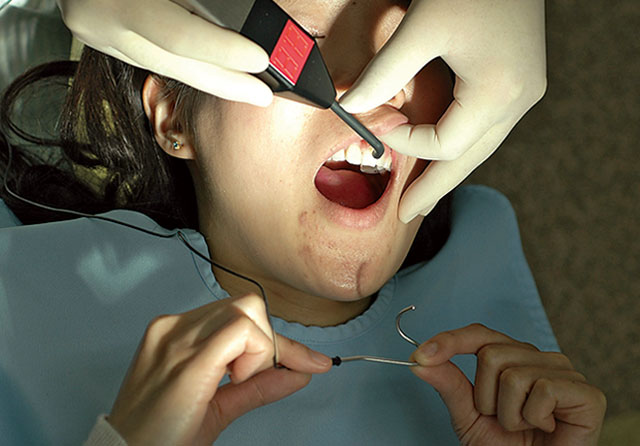
図4 対極クリップは患者の口角部に掛けておくか、指でつまませておく。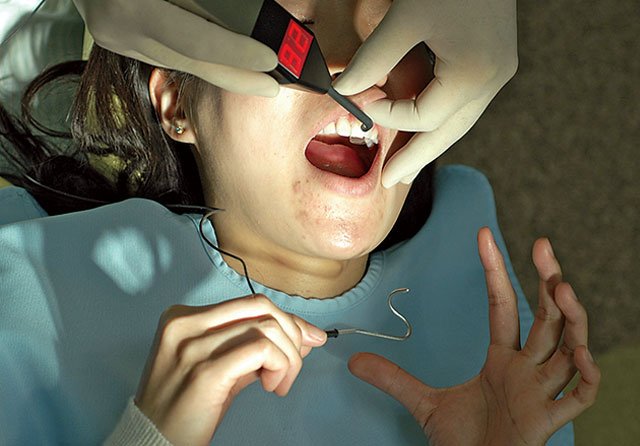
図5 患者が痛みを感じクリップから指を離したら、即座にスタートボタンを押すのを止め、デジタル表示数値を読み取る。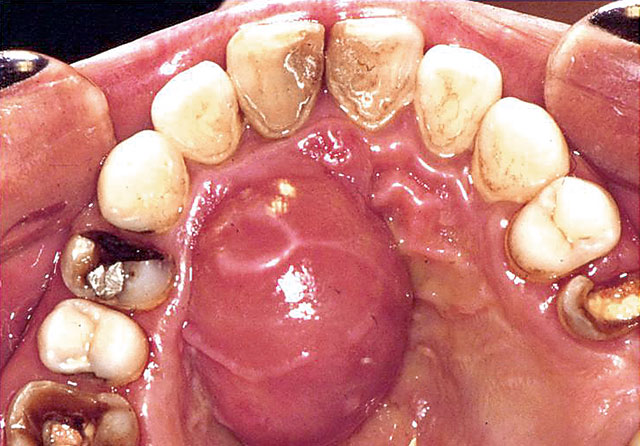
図6 急性歯槽膿瘍(口蓋膿瘍)の口腔内写真
しかし、患者が指を離しても、術者がスタートボタンを押し続ける限りデジタル表示の数値は上がり続けるのがデジテストの特徴なので、患者が指を離したと同時に術者もスタートボタンから指を離さなければならない。
術者が指を離すと同時に、その時点のデジタル表示の数値が5秒間表示される。患者が手を挙げて合図する方法をとった場合も同様である。
その後電源は自動的にOFFになる。数値の最大表示は64で、64になる前に痛みを感じれば生活歯と判定し、64になっても痛みを感じなければ歯髄失活と判定する。
電気歯髄診断器の臨床応用
1)局所麻酔の奏功を確認する
局所麻酔が奏功しているか否かを確実に確かめる方法は、電気歯髄診断器を用いて最大刺激数値まで電流を流し、患者が疼痛を感じないことを確認することである。
麻酔が十分奏功していなければ、最大刺激数値に到達する前に患者は痛みを感じる。有髄歯の歯冠形成や抜髄時の局所麻酔が奏功してないうちに歯牙の切削を始めると、患者は激痛を感じることになり、術者への信頼を損なうことにもなりかねない。
また、小児患者などの麻酔の奏功を確認しにくい場合においても、電気歯髄診断器を活用すれば容易に確認することができる。この電気歯髄診断器による局所麻酔の奏功確認は意外と臨床で用いられていないのが現状であり、ハンドヘルドスタイルのデジテストなら使い勝手がよい。
2)隣在歯に波及した根尖病変−患歯の鑑別−
図6、7は急性歯槽膿瘍の症例であるが、根尖病変があるようにみえる上顎右側側切歯は歯髄電気診の結果、生活歯と判定された。生活歯に根尖病変は形成されないため、他歯の歯髄電気診を行ったところ、上顎右側中切歯が失活していた。
図8は根管充填後5ヵ月の予後X線写真で、中切歯の感染根管治療により根尖病変は明らかに縮小している。
したがって、上顎右側側切歯の根尖に現れたX線透過像は、上顎右側中切歯の根尖病変であったことが確認できる。根尖病変は原因歯の根尖を中心に球状に拡大するとは限らず、場合によっては隣在歯を含み拡大しやすい方向に拡がることを知っておく必要がある。
3)根尖病変と間違えやすい根尖性セメント質異形成症の1期(骨溶解期)
図9は下顎右側中切歯根尖に現れたX線透過像である。日を変えて行った正確な歯髄電気診の結果、生活歯と判定された。外傷の既往はなく自覚症状もない。
また、左側側切歯根尖には外周にわずかなX線透過像をもつ小さなX線不透過像が観察される。本症例の下顎右側中切歯根尖に現れたX線透過像は根尖性セメント質異形成症の1期(骨溶解期)、左側側切歯根尖のX線不透過像は2期と診断された。根尖性セメント質異形成症の1期は透過像、2期は透過像の中に不透過物が観察され、3期は不透過像(骨硬化期)となる。いずれも基本的には経過観察とするが、症状がある場合は外科的に摘出する。
参考のため、図10は根尖性セメント質異形成症の典型的な2期、図11は3期であり、いずれも歯髄電気診は生活歯と判定された。
4)麻酔診の応用による患歯の鑑別
図12~14は1分以上持続する冷水痛を主訴とした不可逆性歯髄炎の症例である。患者は歯科衛生士であり、それまでの経緯から上顎右側側切歯が患歯であると主張した。う蝕歯はなく、歯髄電気診の結果、上顎右側中切歯だけが著しく高い数値で反応し、他歯は正常域で反応した。温度診では冷刺激に上顎右側中切歯、側切歯ともに反応したため、患歯を鑑別することはできなかった。
このような症例では、麻酔診を応用して患歯と思われる1歯のみに局所麻酔を奏功させ、誘発痛が消失するか否かで患歯を特定する方法がある。
以下にその手順を示す。
-
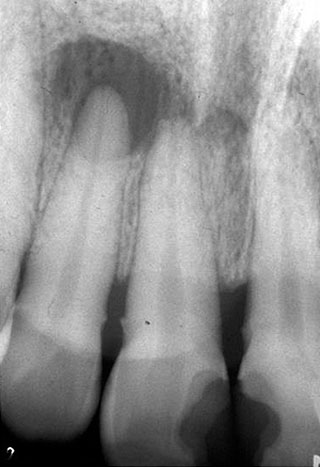
図7 術前X線写真(上顎右側中切歯の急性歯槽膿瘍)
-
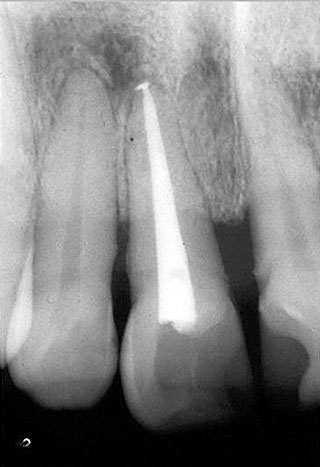
図8 根管治療後5ヵ月経過の予後X線写真。右側中切歯の治療により、右側側切歯根尖のX線透過像は縮小した。
-
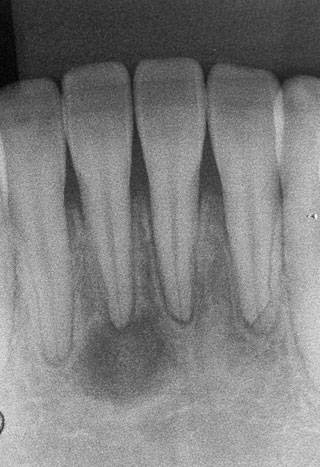
図9 下顎右側中切歯の根尖性セメント質異形成症の1期(骨溶解期)。歯内疾患と誤診しやすいので、歯髄電気診は必須。
-
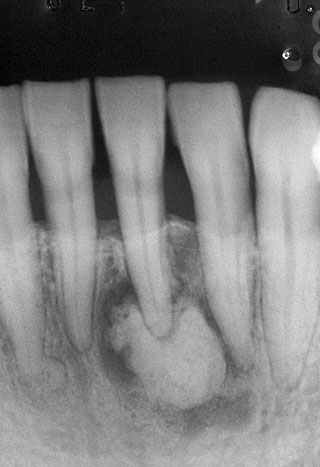
図10 下顎左側中切歯の根尖性セメント質異形成症の2期。根尖透過像の中に不透過像が観察される。
-
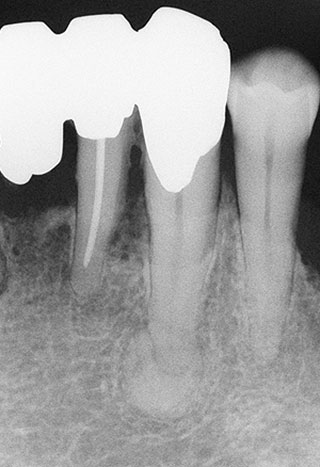
図11 下顎左側犬歯の根尖性セメント質異形成症の3期(骨硬化期)。
-
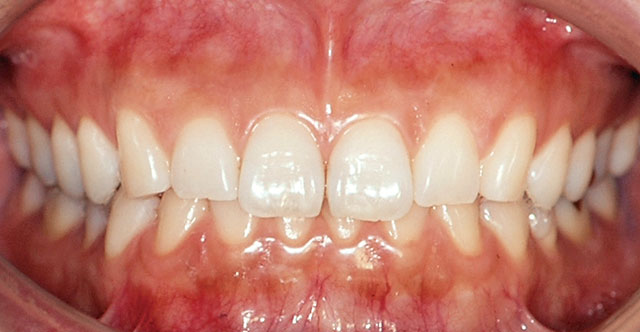
図12 上顎右側側切歯の1分以上持続する冷水痛を主訴として来院した患者の術前口腔内写真(唇側面観)。う蝕は観察されない。
-
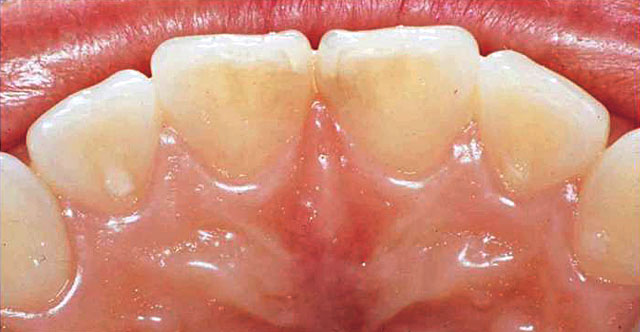
図13 図12の患者の口蓋側面観。上顎前歯舌側にもう蝕は観察されない。
-
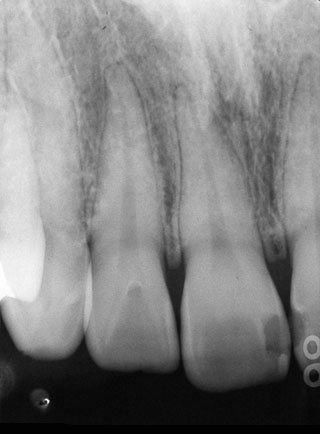
図14 図12の患者の術前X線写真(1992/12/23)。特に顕著な病的所見は認められない。歯髄電気診では右側中切歯が著しく高い数値で反応した。
-
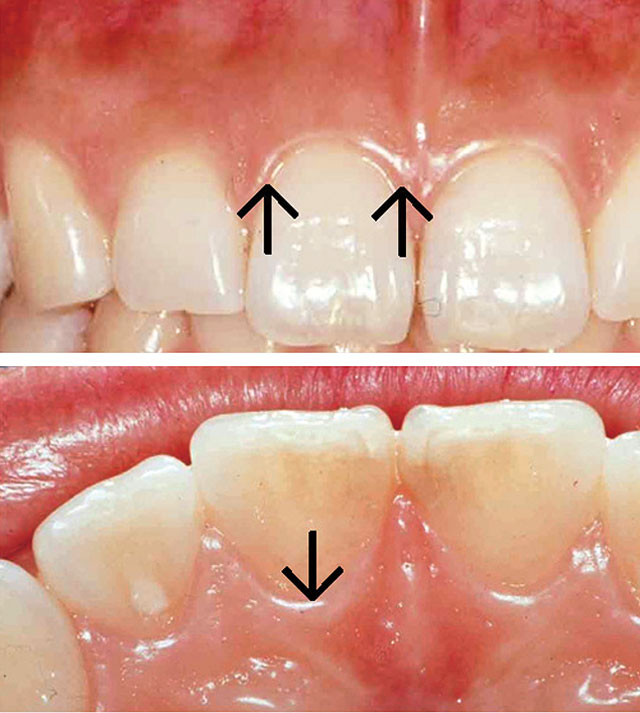
図15 麻酔診の応用:患歯と疑う右側中切歯1歯だけに麻酔を奏効させるため、矢印で示した3ヵ所に歯根膜麻酔を施す。薬液量は1箇所0.1~0.2mL。
-
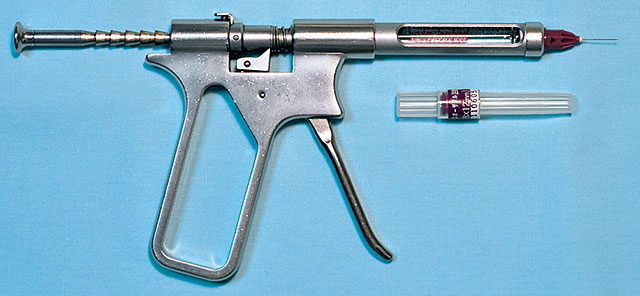
図16 必ず歯根膜麻酔専用の注射器と注射針を用いること。写真のヘンケジェクトは1回レバーを引くと0.2mLの麻酔液が出る。注射針はデントロニクス31G-12mmの極細針。
-
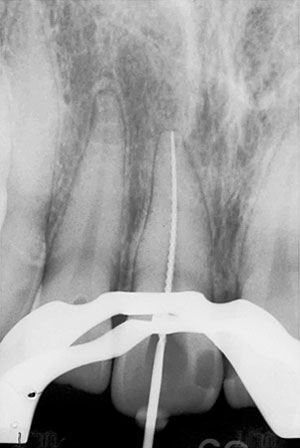
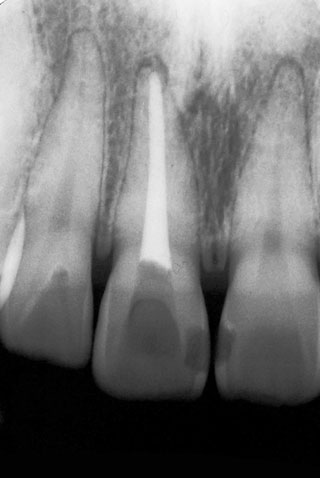 図17 図12の患者の右側中切歯の治療経過。ファイル試適と根管充填直後のX線写真(1993/3/6)。
図17 図12の患者の右側中切歯の治療経過。ファイル試適と根管充填直後のX線写真(1993/3/6)。
-

図18 抜髄治療後16年3ヵ月予後X線写真(2009/6/4)。右側中切歯の経過は良好で、根尖には骨性瘢痕治癒が認められる。
-
- (1) 鑑別対象歯に歯髄電気診を行い、すべて生活歯であることを確認する。
- (2) 誘発痛(冷または温刺激)を確認する。本症例では冷水を含ませ痛みが誘発されることを患者に確認させた。
- (3) 患歯と思われる歯(上顎右側中切歯)に歯根膜麻酔を施し、この1歯だけに麻酔を奏功させた。麻酔針の刺入点は矢印の3ヵ所、薬液量は1ヵ所0.1~0.2mLとする(図15、16)。
- (4) 電気歯髄診断器により麻酔が上顎右側中切歯1歯だけに奏功しており、両隣在歯には奏功していないことを確認する。
- (5) 再度、患者に冷水を含ませ、誘発痛が消失したことを確認させる。
- (6) このとき痛みが消失すれば麻酔した歯が患歯であり、痛みが消失しなければ患歯は他歯ということになる。痛みが消失しなかった場合は、引き続き歯根膜麻酔により次に疑う歯を麻酔し、同様な手順で診査する。
本症例は上顎右側中切歯の歯根膜麻酔で冷水痛が消失したため、患歯は上顎右側中切歯であることが分かり、患者も納得して抜髄操作に入ることができた。本症例の治療経過をX線写真で示した(図17、18)。
おわりに
電気歯髄診断器は日常臨床で頻繁に活用する機器であるにもかかわらず、日本の開業歯科医の診療室では、それが常備されていない、あるいは常備されていても使われていないことが多いのは誠に残念である。歯内疾患の診査にはもちろんのこと、正常歯や他疾患との鑑別に歯髄電気診は必要欠くべからざる診査法である。
今回発売されたデジテストは、手軽に用いることができる電気歯髄診断器であり、その精度も高いことから是非とも活用されたい。
-
1)H.Jafarzadeh & P.V.Abbott : Review of pulp sensibility tests.
PartⅡ: electric pulp tests and test cavities. International Endodontic Journal, 43, 945‑958, 2010
- 2)J.Lin & P.Chandler : Electric pulp testing : a review. International Endodontic Journal, 41, 365‑374, 2008
- 3)石橋真澄:歯内療法学 永末書店 京都 1986 11‑49
- 4)Himmel VT : Diagnostic procedures for evaluating pulpally involved teeth. Curr. Opini. Dent, 2, 72‑76, 1992
目 次
モリタ友の会会員限定記事
- Dental Talk 日常臨床がダイナミックに変わる!!歯科用マイクロスコープの進化
- 特集 エンドドンティスト帰国報告 田中利典先生インタビュー
- Clinical Report 歯髄電気診の臨床応用 -電気歯髄診断器・デジテストの活用法-
- Clinical Report CERECV4.0ソフトウェアを使用した臨床
- Clinical Report 高齢者に対するSPIインプラントを用いた咬合再構成
- Risk Management ワルファリン服用患者の歯科外科処置におけるPT-INR測定器(インレシオ2)の有用性について
- Trends 現在の歯科技工の作業環境に適した高効率リバーナー脱臭装置「AIR GUARD SP」の商品化
- Clinical Hint ダイアグノデント ペン活用法
他の記事を探す
モリタ友の会
セミナー情報
会員登録した方のみ、
限定コンテンツ・サービスが無料で利用可能
オンラインカタログでの製品の価格チェックやすべての記事の閲覧、臨床や経営に役立つメールマガジンを受け取ることができます。
商品のモニター参加や、新製品・優良品のご提供、セミナー優待割引のある、もっとお得な有料会員サービスもあります。







