156号 SPRING 目次を見る
■はじめに
治療経過をCBCTで入念に観察すると、生体の反応を経時的にとらえられ、その自然治癒力に感動を覚えることすらあります。自分の行った治療にフィードバックもかかるので、治療に対する責任感も強まり、技量も診断力も上がります。
経過観察にも積極的な経過観察と消極的な経過観察の2種類があると思います。病状の変化を客観的に判断しながら行うものが積極的、確実な診断ができないから経過を見ていくしかないという残念なものが消極的です。前者は待機的治療と言えますが、後者は治療以前に診断でつまずいている状態です。以前の私と同様に、経過観察といえば後者をイメージされる方が多いのではないでしょうか。治療は診断から始まります。CBCT(ベラビューエポックス3Df:モリタ)を導入することにより、私の診断力は格段に向上しました。CBCTという診断ツールには経過観察に対して抱いてきた消極的なイメージを一変させ、前向きに治療を行えるようにしてくれる力があります。
本稿では、もしもCBCTがなければ、他覚的な症状が現れるまで消極的な経過観察を続けてしまった可能性の高い症例をご紹介します。
■症例1 矯正後の違和感
患者さんの訴えは6 に感じる軽度の違和感でした。矯正終了直後のことでした。デンタルX線写真(デンタル)ではっきりした病変はみられず(図1a)、咬合調整により症状が改善されたので、2年半以上経過をみていました。最近、固いものが咬めなくなってきたとおっしゃられたのですが、口腔内に異常所見はありませんでした。打診痛も顕著ではなく、失活の可能性が強く示唆されましたが、デンタルでもはっきりした根尖病変はみられませんでした(図1b)。
咬合調整をしてみましたが、数週間たっても改善しなかったため、CBCTを撮像しました。矢状断で遠心根根尖部に病変が確認されました(図1c)。また、遠心根の前頭断から遠心舌側根が頰側方向に湾曲しており、根尖部の骨破壊はかなり進行していることもわかりました(図1d)。
これだけ大きな病変でも、皮質骨が破壊されずに維持され、病変が歯根に挟まれているとデンタルでは検出が難しいのだと知り、驚きました。図2に示すように、病変が広がり、皮質骨に破壊が進行するまで、デンタルでは根尖病変の検出は困難です1)。また、X線画像からもわかるように、歯髄腔は狭窄していたため、根管口の探索も困難でしたが(図1e)、CBCTの3D所見のおかげで、安全かつ迅速に根管口を探し出し(図1f)、根管形成、根管充填することができました。
根充後3ヵ月のCBCT像からは根尖部に骨の再生が確認できました(図1g,h)。もしも、CBCTを撮像していなかったら、今も消極的に経過観察を続けているかもしれません。
-
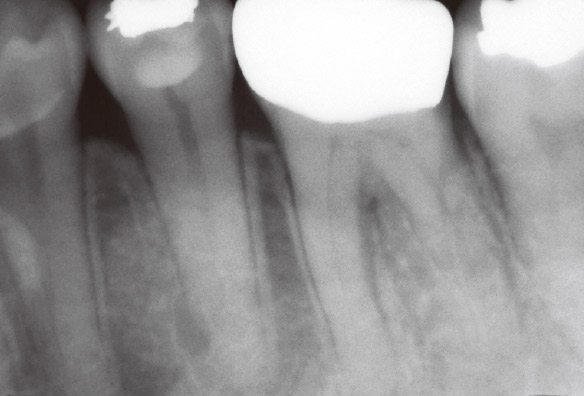
図1a 矯正治療後、患者さんは6 に軽度の違和感を訴えていたが、根尖病変は確認できなかった。
-
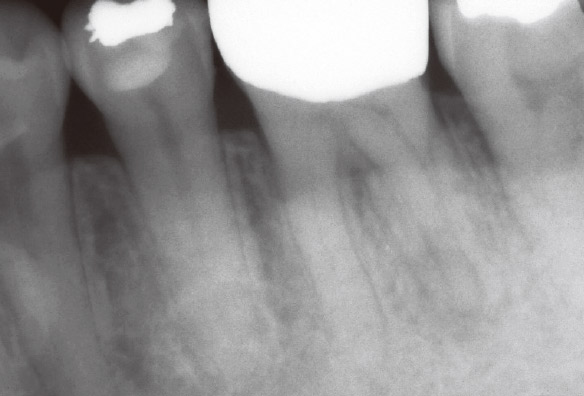
図1b 矯正治療後2.5Yで失活が疑われたが、根尖病変ははっきりしなかった。
-
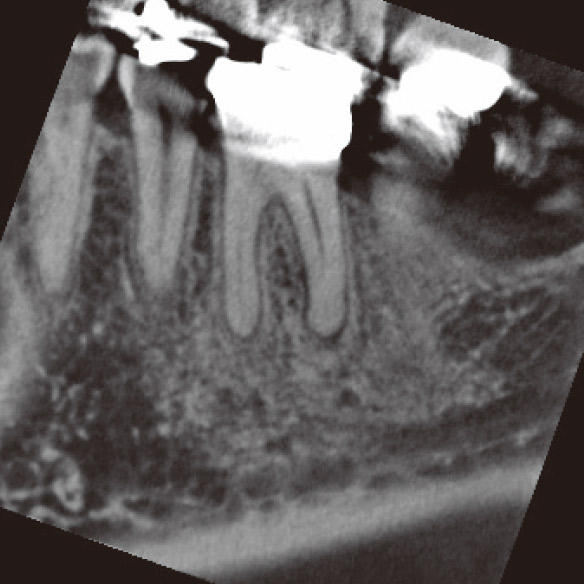
図1c CBCT矢状断でDB根根尖部に病変が確認された。
-
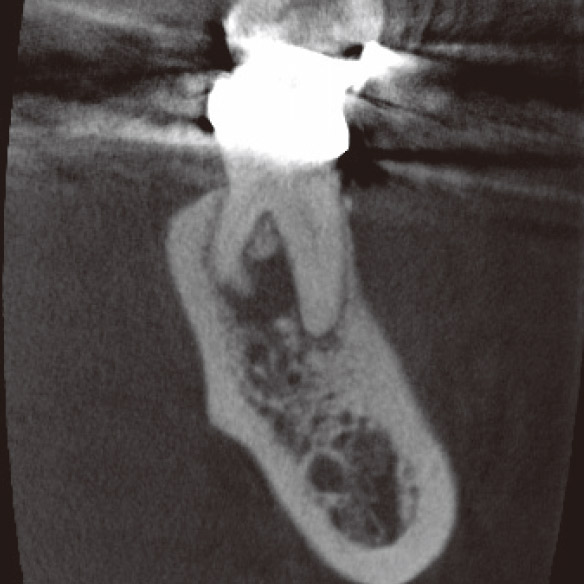
図1d CBCT前頭断。DL根は頰側に湾曲しており、根尖部の骨破壊はかなり進行していた。
-
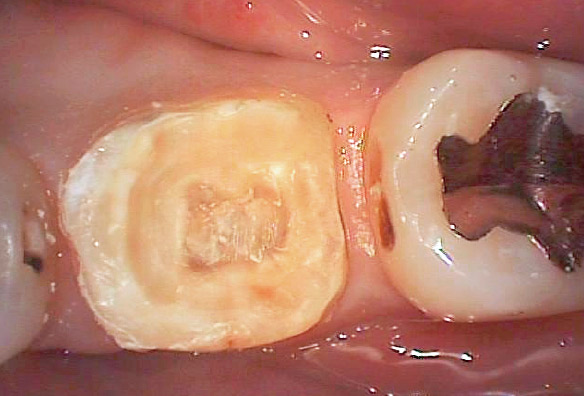
図1e カリエス除去後の状態。閉塞していて根管口がはっきりわからない。
-
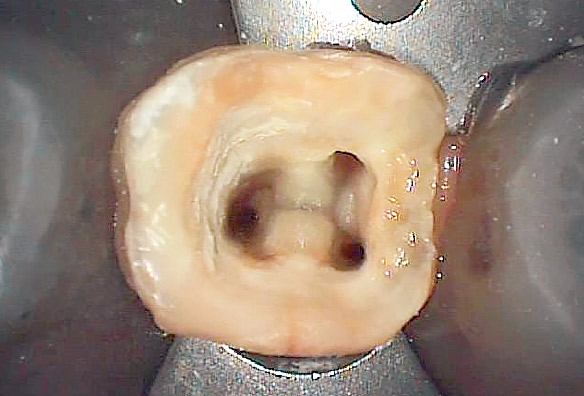
図1f 発見された根管口。CBCT所見から安全かつ迅速に根管口を探索できた。
-
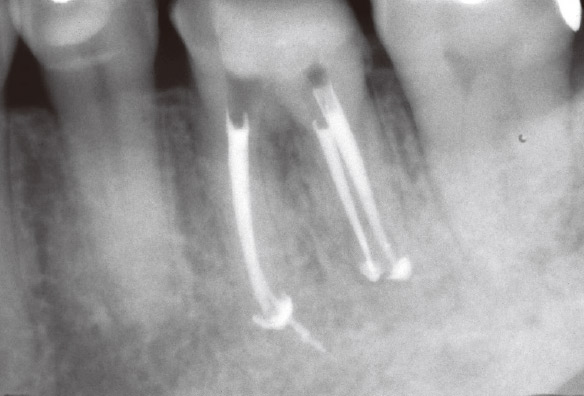
図1g 根管充填直後デンタルX線写真。
-
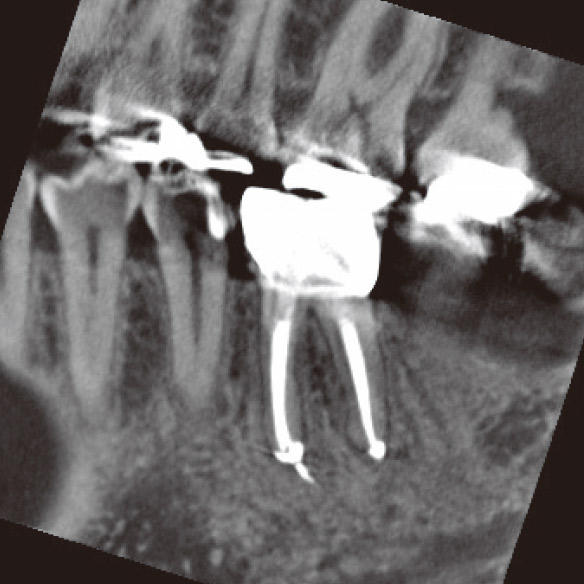
図1h CBCT矢状断(根充後3M)。DB根根尖部に骨が再生していた。
-
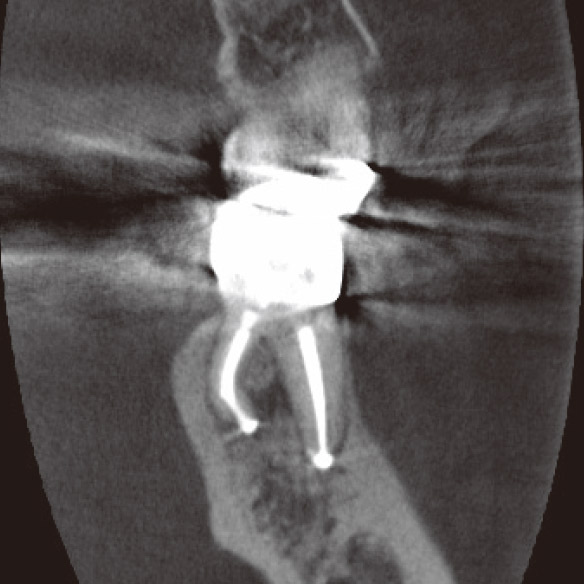
図1i CBCT前頭断(根充後3M)。DL根根尖部の骨も再生していた
■症例2 自分の行った根管治療後の再発
私が4年前に再根管治療を行った1が再発してしまいました。マラソンの時にズンズン響くというのですが、口腔内に瘻孔や深いポケットなどの異常所見は見られませんでした。デンタルでもはっきりした根尖部透過像は確認できませんでしたが(図3a)、CBCTでは一目瞭然でした(図3b,c,d)。矢状断と水平断から病変は口蓋側に広がっており、根尖部の骨が厚く皮質骨は破壊されずに維持されていることが確認されました(図2、図3b,d)。これがデンタルでは病変が確認できなかった理由でした。感染源は根尖部の口蓋側寄りに存在すると推測され、側枝の可能性も疑われました。マイクロサージェリーを提案しましたが、患者さんの強い希望により、メタルボンドクラウンを外さずにコンベンショナルな再治療を行うことになりました。ガッターパーチャ(GP)除去後、マイクロエキスカで根尖孔周囲の感染源を徹底的に除去し洗浄した後、MTAにて根管充填しました(図3e)。根充後4ヵ月で根尖部の骨が再生されていました(図3f,g,h)。この症例もまた、CBCTを撮像しなければ、皮質骨まで破壊が進行し瘻孔ができるまで、デンタルでの病変の検出は困難だったと考えられます(図2)。腫脹し、ポケットから排膿してきた場合は歯周病や破折との鑑別も必要になり、病態はより複雑化していくことが想像できます。自分の行った治療の再発時に口腔内に異常所見がなく、デンタルでも病変が確認できなければ、咬合調整して消極的な経過観察をしてもおかしくはありません。CBCTにより早期に病変を発見できたため、患者さんとの信頼関係も維持することができました。
-
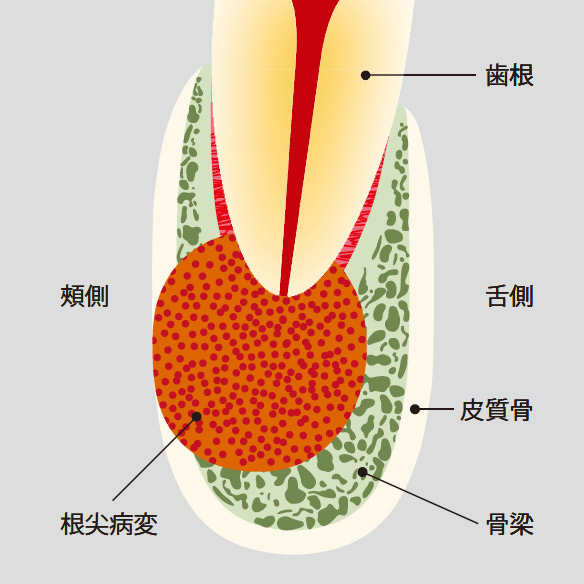
図2 病変が広がり、皮質骨まで破壊が進行すると、デンタルでも根尖病変を検出しやすくなる。
-
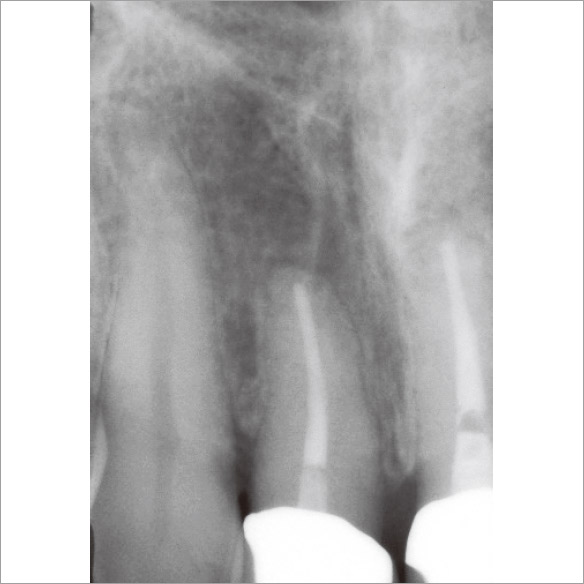
図3a 患者さんはマラソン時にズンズン響くと訴えていたが、根尖部に透過像はみられなかった。
-
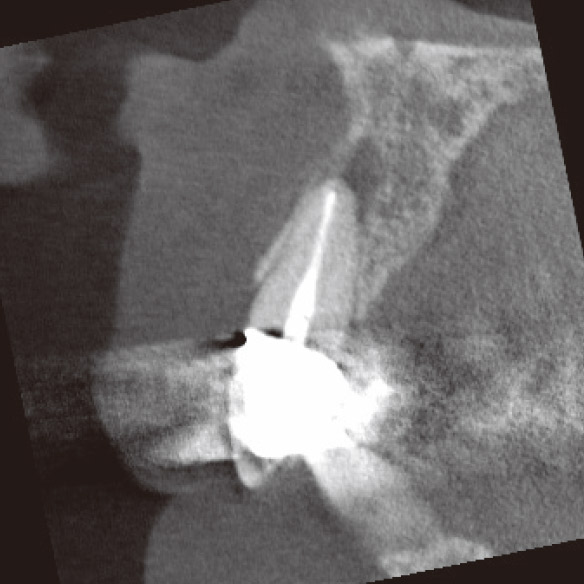
図3b CBCT矢状断。根尖部に口蓋側に広がる病変が確認された。
-
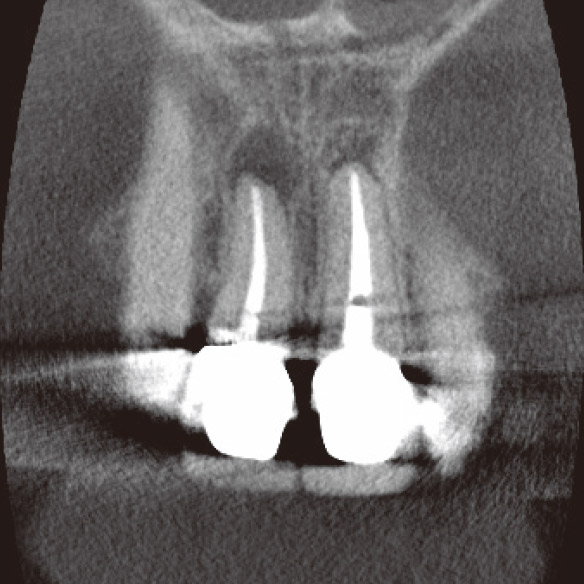
図3c CBCT前頭断。デンタルでは確認できなかった病変がはっきり認められた。
-
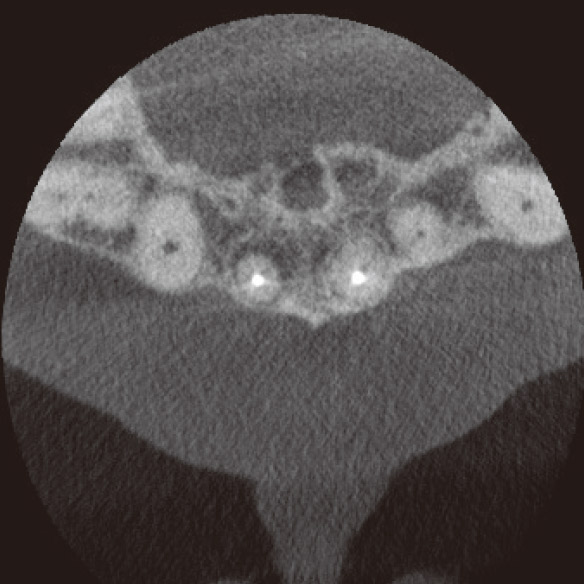
図3d CBCT水平断。病変は口蓋側のやや近心寄りに広がっていた。
-
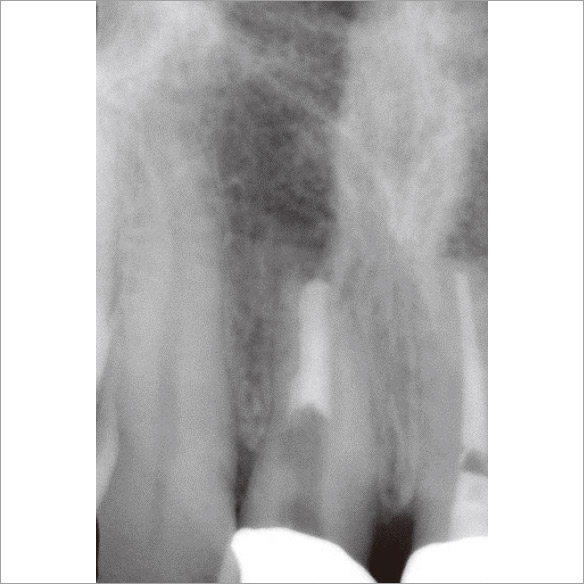
図3e 根管充填後のデンタルX線写真。MTAにて根管充填。
-
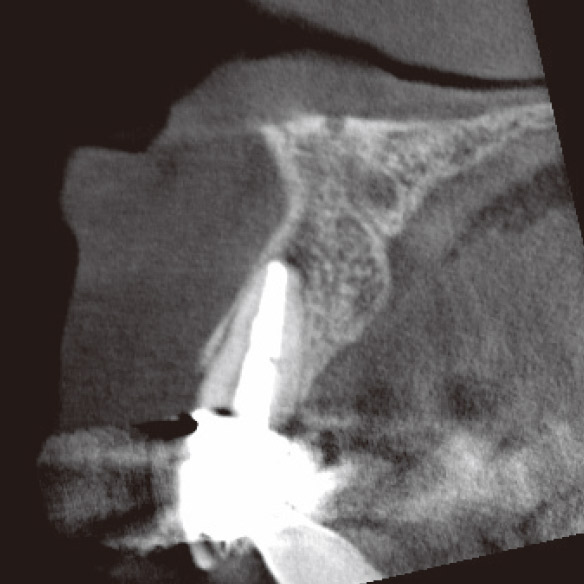
図3f CBCT矢状断(根充後4M)。根尖部に骨が再生してきていた。
-
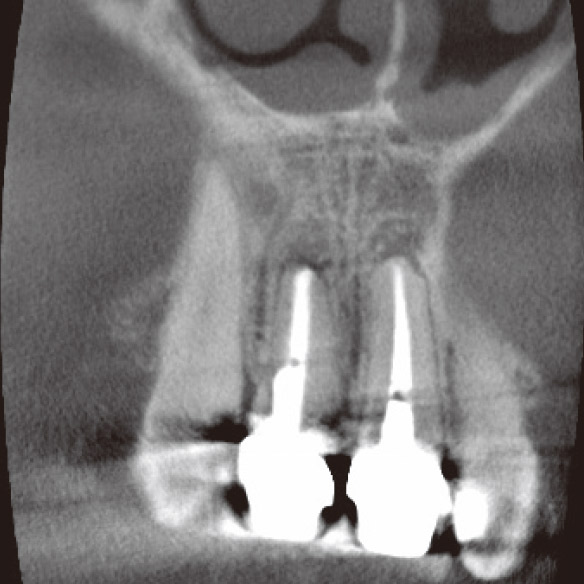
図3g CBCT前頭断(根充後4M)。根尖病変は消え、骨の再生が確認できた。
-
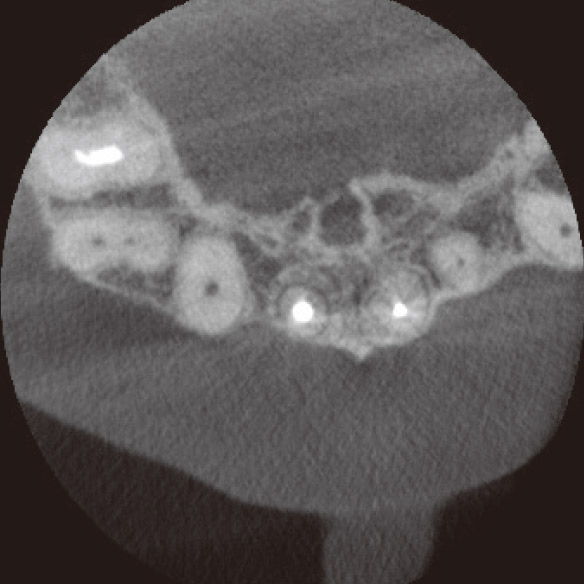
図3h CBCT水平断(根充後4M)においても、骨の再生が確認できた。
■症例3 治療後も消失しない違和感
患者さんは6の根管治療をいろいろな歯医者さんで何度も行ってきたが、一向に良くなった感じがしないと苦しんでいらっしゃいました。なんとなく腫れている感じがして、鼻水も止まらないとおっしゃるのですが、口腔内所見からは特に異常はなさそうでした。花粉症もあるので、なんだかよくわからないけどすっきりしないと本人も困惑気味でした。デンタルからは近心根に感染源があると推測されたので(図4a)、再治療を開始しました。根管内のGPは除去し、近心根の根管もかなりきれいになったのに、相変わらず、鼻水が止まらず、違和感があるというので、CBCTを撮像しました(図4b,c)。CBCTでしか見ることのできない前頭断の画像から感染源は近心根根尖部の未処置の根管であることがわかりました。この根管の先の上顎洞底の骨は消失し、上顎洞には粘液の貯留が認められました(図4c)。上顎洞炎を起こしていたのです。デンタルからはそこまで読み取ることはできませんでした(図4a,b)。根尖近くで分岐している根管の探索をしようという治療計画が立てられたのはCBCTのおかげですが、簡単に見つけられるとも思えませんでした。見つけられなかった場合はサージェリーを行うことに同意を得てから、MB2の探索を試みました。根尖で分岐した未処置の根管を発見し(図4d)、根管洗浄を行ったところ、鼻水はピタリと止まりました。MTAで根管充填後のCBCT画像から貯留粘液は著しく減少していることがわかりました(図4e)。しかし、根充後2ヵ月で、右の偏頭痛と鼻水が再発しました。歯のせいではないかと強く心配されたため、CBCTで予後を確認しました。さらに治癒が進んでいることがわかり、患者さんは歯のせいではないと理解されました(図4f)。そして、さらに1ヵ月後には無事すべての症状は消失し、安心して補綴処置にはいれました。
術後の痛みがなかなか取れないときは神経障害性疼痛を疑うところでした。この症例のように色々な歯医者さんで何度も治療を繰り返してきたようなケースでは、その可能性も充分ありました。予後をCBCTで確認し、CBCT画像を見ながらの説明は患者さんにもとても分かりやすく、理解しやすかったためでしょうか、治療経過の説明に納得されると症状は落ち着きました。この症例から、痛みや違和感がなかなか取れず、神経質な患者さん、ペインクリニックに紹介するしかないと思われている患者さんの中に感染根管の治療が不十分なだけの患者さんがいらっしゃることを知りました。
-
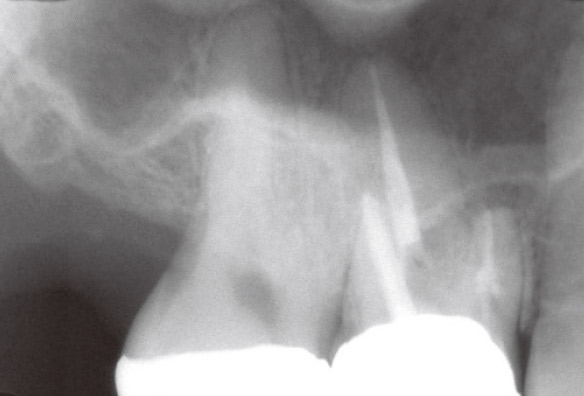
図4a 術前デンタルX線写真で、MB根根尖部に透過像が認められた。
-
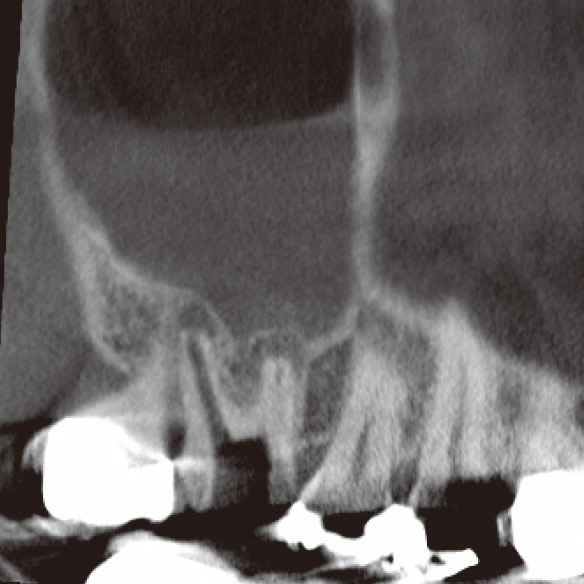
図4b CBCT(矢状断)では頰側根根尖部に病変が確認された。
-
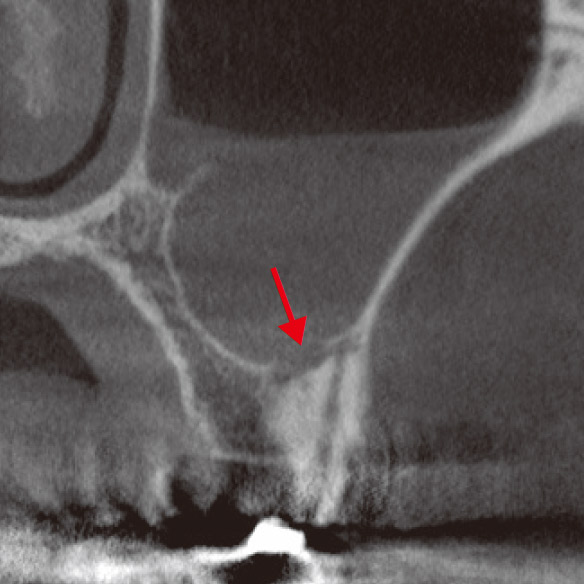
図4c 術中のCBCT(前頭断)。MB2根根尖相当部に骨欠損(→)、上顎洞に粘液の貯留が認められた。
-
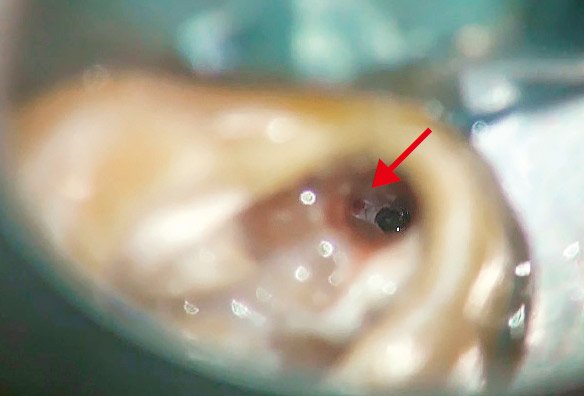
図4d MB根根尖で分岐したMB2(→)、その右側がMB根根尖。
-
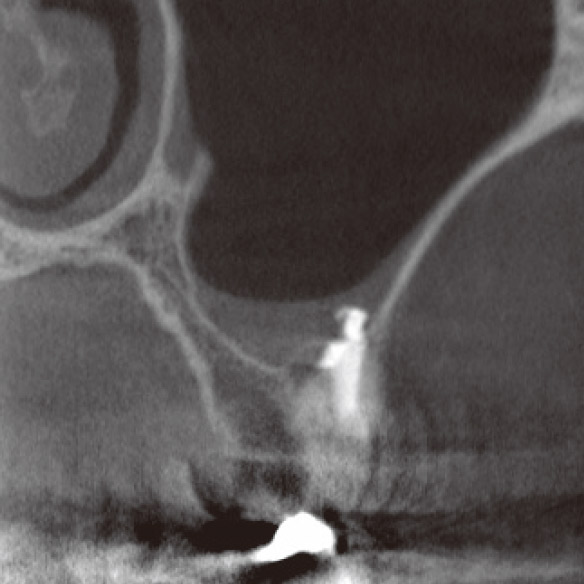
図4e CBCT前頭断(MTA根充直後)。貯留粘液は著しく減少していた。
-
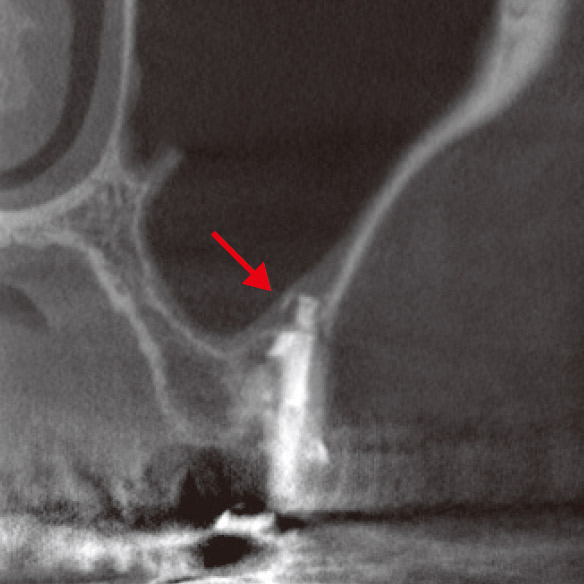
図4f CBCT前頭断(根充後2M)。貯留粘液は消失し、上顎洞底に骨が再生してきていた(→)。
■おわりに
AAEのガイドラインでもCBCTを予後の判定に用いることはまだ推奨されていません2)。しかし、デンタルで評価することが難しい症例は少なくありません。もちろんCBCTにも限界はありますし(金属や根充材のアーチファクトなど2)、診断できたからといって必ず治せる訳でもありません。CBCTは完璧な予後を約束してくれるのではありません。しかし、今回報告させていただいたように、客観的でより精細な画像データは患者さんとともに病気に向き合う時の大きな力となります。CBCTのおかげで飛躍的に診断力が向上したため、消極的な経過観察をいたずらに続けることなく、治療を行えるようになり、私は今まで以上に診療に自信が持てるようになりました。患者さんからの信頼もより厚くなったと感じています。CBCTは私たちの未来を明るくしてくれる素晴らしい診断ツールと言えるでしょう。
稿を終えるにあたり、日頃、臨床上の助言を賜っております小林千尋先生に深甚なる感謝の意を表します。
- 1)Bender IB, Selzer S : Roentgenographicand Direct Observation of Experimental Lesionsin Bone: I. JADA 62: 152-60. 1961.
- 2)AAE and AAOMR Joint Position Statement :(https://www.aae.org/uploadedfiles/clinical_resources/guidelines_and_position_statements/cbctstatement_2015update.pdf).
同じ筆者の記事を探す【 戸田 賀世 】
モリタ友の会会員限定記事
同じ筆者の記事を探す【 新井 嘉則 】
モリタ友の会会員限定記事
- 177号 Contribution 歯科用CBCT “3DX multi image micro CT” 発売20周年を迎えて―不可能に挑んだ開発の軌跡―
- 163号 Clinical Hint CBCT読影 虎の巻 Part5 被曝線量とその軽減
- 140号 特集 新型歯科用CT「Veraviewepocs 3Df」の開発コンセプト“デジタル+匠の技”へ
- 104号 CLINICAL REPORT 3次元画像診断装置(3DX)が切り開く新次元 -5,700症例を経験して-
同じテーマの記事を探す【 X線 】
モリタ友の会会員限定記事
- 180号 Contribution 【CT発売20周年記念 特別寄稿】院内ネットワークによるコミュニケーション戦略「データ管理」から「データ活用」へ
- 180号 Contribution 【CT発売20周年記念 特別寄稿】「Veraviewepocs 3Dfα」を用いた Digital Work Flow
- 180号 Contribution 【CT発売20周年記念 特別寄稿】CBCTのDICOMデータとTRIOSのスキャンデータを活用したフルデジタルでの抜歯即時埋入症例
- 179号 Contribution 【CT発売20周年記念 特別寄稿】インプラント治療におけるCBCTの有用性と未来
- 178号 Contribution 歯周治療へのCBCTの応用
目 次
モリタ友の会会員限定記事
- Trends 歯科動揺歯固定用接着材料「ライトフィックス®」について
- Clinical Report 動揺歯を手軽に素早く固定する ―光硬化ペーストタイプの動揺歯固定用接着材「ライトフィックス®」―
- Clinical Hint X線画像読影虎の巻Part2 CBCTで経過観察は変わる
- Field Report 患者との信頼関係を築くコミュニケーションツールとして歯科用CTを活用
- Clinical Report 革新的接着性レジンセメント パナビアV5の登場
- Clinical Report 日常臨床における唾液検査の有効な活用法 ~基礎編~
- Clinical Report Systema SP-T の臨床応用
- Field Report 高い操作性と研磨性で彎曲面などの細かな削合を可能にするメタルストリップス
- Field Report メタルフリー時代到来を予感させる高透光性マルチレイヤードクラウン
- Technical Report セシード N の臨床応用
他の記事を探す
モリタ友の会
セミナー情報
会員登録した方のみ、
限定コンテンツ・サービスが無料で利用可能
オンラインカタログでの製品の価格チェックやすべての記事の閲覧、臨床や経営に役立つメールマガジンを受け取ることができます。
商品のモニター参加や、新製品・優良品のご提供、セミナー優待割引のある、もっとお得な有料会員サービスもあります。







