DMR 一覧を見る
一本の歯を残すために必要なこと-エンド治療のゴールドスタンダードとは?-
KEYWORD新世代のMTA / CTの必要性 / マイクロ時代到来 / 安全で効率的なOTR機能
目 次

日本の歯科医療を取り巻く環境は、近年ますます厳しさを増しています。
その理由には様々な要因が考えられますが、ここで歯科医療が本来あるべき姿に立ち返るべく、「一本の歯を残すこと」にとことんこだわり、そのために必要な考え方やテクニック、さらにそれらをフォローするツールの有用性について、月星光博先生、福西一浩先生、泉
英之先生に大いにディスカッションしていただきました。
若い時期に正しい知識や技術を身につけることが重要
福西 若い先生方を対象にしたCE(Continuing Education)セミナーを今、終えたところですが、今回の感想はいかがですか?
月星 年々若い先生が増えていますね。今回の受講者は卒後3年未満の先生がほとんどでした。セミナーを受講し、疑似体験をすることで、私たちが過去にしてきた失敗を繰り返すことなく近道することができます。その意味では受講してくださった先生方にとっては意義のあるセミナーだったのではないかと思っています。
泉 卒後間もない時期の教育は、その後の長い歯科医師人生にとても大きな影響を与えますし、正しい知識と技術を少しでも早く身につけることも大事ですから、こうしたセミナーを受講していただくことはとても良いことだと思います。
月星 泉先生は受講されてから10年がたちますが、そもそも何を学ぼうと思って受講されたのでしょう?
泉 GPになって間もなくの頃に、情報を正しく取捨選択できず、何が正しいかがわからなくなっていた時期がありました。実際、治療しても治らなかったり、間違った治療をしてしまったりということもあって悩んでいた頃に、CEセミナーの存在を知り、受講したわけです。私にとって大きかったのは、様々な情報が氾濫する中で何が正しいかを知ることができたことでした。振り返ってみると若い時期に正しい知識や技術を得ることができたことで、その後大いに近道ができたと感じています。
歯を保存するために必要な直接覆髄処置
福西 CEセミナーの本質として、「生体の治癒とは何か?」、そしてそれに伴い「診断をいかに行うべきか?」という命題に対して、私たちも日々考えながら日常臨床を行っていますが、「治療」ということだけを捉えるとどうしてもハウツーに走ってしまいがちです。もちろん技術的な側面も大事ですが、その前に適切な診査と診断が本当になされているかを検証しなければなりません。歯科医師の真の使命は、「歯を保存すること」です。もちろん、患者さんも何とか残して欲しいという思いで来院されます。そういった患者さんの思いに対して私たちは持てるだけの知識と技術を総動員して、その歯を助けるべく最大限の努力をしなければなりません。しかし、現実を見ると、先生によっては安易に歯を抜いてしまうケースも多く見受けられるようです。
泉 “痛みがあったらすぐ抜髄”、もしくは“露髄したらすぐ抜髄”といったケースを耳にすることがよくありますが、それは正しい治療と言えるかどうかわかりません。確かに抜髄の方が処置としては簡単かもしれませんが、歯の寿命を考えると有髄歯の方が予後が良いということはすでに明らかになっています。それを実現する手段として、直接覆髄というテクニックは“一本の歯を残す”という観点から避けて通れない手段だと思います。正しい知識と技術があれば9割以上の成功率を示すとても予後の良い処置ですので、エンド治療の中ではまず最初に必要な処置ではないかと思います。
福西 エンド治療に対する診査・診断について、月星先生のお考えはいかがでしょう?
月星 エンド治療に関する本の冒頭には必ず書いてあることですが、治療して最初の数日で痛みが出れば診断が間違っている。何ヵ月、何年かして痛みが出るようなら、それは処置が間違っている、と考えるということですね。どこまでう蝕象牙質を取るのか、ステップワイズするのか、1ステップで終わるのか…。こういうことは経験が重要で本を読むだけでは決してわかりません。次に重要なことは、どんな材料を選択すればいいのか、そしてその材料を使ってどんな術式を取るのがベストなのか、ということだろうと思います。
生体適合性が高く歯を変色させないMTA製品の登場
福西覆髄に使用する材料に関しては、1990年代半ば頃までは水酸化カルシウムがゴールドスタンダードでした。ところが90年代の後半頃から接着性レジンによる覆髄処置が応用されるようになり、さらに2000年代に入ってMTAが出てきました。
泉成功率をみると水酸化カルシウムとMTAを直接比較したランダム化比較試験が今のところ2つあって、そのいずれも統計的な有為差がないという報告になっています。本質的なところを言えば、残る歯髄は残るし残らない歯髄は残らない…。あくまでも材料はそれを助けるためのものなので、材料による差はないということになるのかもしれません。ただ、興味深いことに2つの研究のうち1つ(Hilton etal.2013)に、GPの先生が行った比較研究がありまして、結果はMTAの方が成功率が高い傾向にあり、成功率のばらつきも少なかったということで、水酸化カルシウムよりも扱いやすいという点でメリットがあるのではないかと感じています。
月星私が先日お会いしたフィンランドの先生は、明らかにMTAの方が予後が良かったとおっしゃっておられましたね。
泉マイクロリーケージを防ぐことをゴールと考えるとき、水酸化カルシウムだと途中で固まってしまってうまく扱えないという話をよく耳にします。つまり、直接覆髄のゴールを達成できていないということです。実はこういうことは臨床現場ではたくさん起きていて、それが予後が悪いというイメージに繋がっているのではないかと私は考えているのですが…。
月星どちらもpHが高いことが抗菌性につながっているわけですが、ではどちらの方がpHが長時間高い状態が続くかというとMTAです。そう考えると、MTAの方が予後が良いという報告も納得できますね。
福西ところで昨年の4月に発売された「BioMTAセメント(以下BioMTA)」(写真1)に関しての研究報告などはありますか?
泉乳歯の直接覆髄で既存のMTA製品とBioMTAの予後に差がないという報告が最近発表されました。永久歯も同じ結果とは限りませんが、もし差がないとするならば、BioMTAには変色しないというメリットがありますから、前歯部や小臼歯部などの審美領域にも使いやすくなりますね。
福西月星先生は実際にBioMTAを使われた印象はいかがでしょうか?
月星3、4年前、ICOIで韓国に行ったときに偶然BioMTAに出会って、それからずっと使っています。泉先生がおっしゃったように変色しないということがこの製品の最大のメリットです。臨床的な効果に差がないと感じられて色が変わらない、このことがこの製品と出会って以来使い続けている理由です。
福西メーカーによると、変色しない要因は酸化ビスマスが入っていないからのようです。酸化ビスマスはX線不透過性にも寄与していますが、その代わりにBioMTAにはジルコニアが含まれていることが特徴的です。
泉これまでの製品の場合、硬化に4時間かかるということで、そのことが硬化不良などといったテクニックセンシティブな要素を引き起こしているかもしれないと考えられていましたが、BioMTAに関しては4分で初期硬化するので扱いやすいと感じます。
月星MTAの開発者トラビネジャッド先生は、実はpHが高い状態が長時間続くことが良い理由だとおっしゃっています。そういう点から見ると従来のMTA製品は硬化後にpHが高い状態が長く続いていたように思います。
福西ただ、それ以前に出血による失敗があると何にもなりませんから、直接覆髄の絶対条件としては止血が確実に行えることが重要です。その点で硬化が早いということは大きなメリットだと感じています。
月星デンティンブリッジを作るのは材料ではなくて止血も含めた無菌的な状況と考えられていますから、その点から考えてもBioMTAは直接覆髄に適した材料と言えそうですね。BioMTAが日本でも発売されたことをきっかけに、いま私の臨床が大きく変わろうとしています。ご存知のように、国内の大臼歯におけるエンドの成功率は決して高くありません。この12年間おびただしい数のエンド治療のやり替えをCBCTで確認しながらやってきましたが、複雑な形態の根管に長年感染が生じると、努力や技術だけではどうしようもないことを思い知らされます。また、無理に再エンド治療した歯が歯根破折になることを少なからず経験しています。おそらくこのような経験は私だけでなく、世界の一流エンドドンティストも同じかもしれません。そこで最近の世界の傾向として、歯髄は可及的に残そうという努力が行われています。具体的には、抜髄をさけて断髄ですませるという方法です。歯髄炎に関する動物実験や人間の組織学的研究から、歯髄への細菌感染は限局的であり、初期の歯髄炎では大部分の歯髄組織が保存可能であることが示唆されています。したがって、高齢者で自覚症状が強い歯髄炎でも根管口での断髄が功を奏すことが大半です(月星図参照)。これにより、治療時間は数分の一になり、不適切な抜髄による残髄炎、打診痛は皆無になりました。さらに、とくに複雑な根管形態を有する第二大臼歯を根管処置の失敗から救うことにもなりそうです。
症例提供:福西歯科クリニック 福西 一浩先生
-
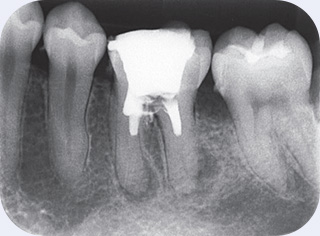
図134歳、男性。左側下顎大臼歯に疼痛を訴え来院。X線所見より6の分岐部あたりの穿孔が疑われた。また、近心、遠心根の根尖部に透過像が認められる。
-
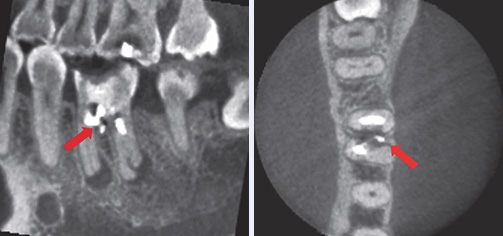
図2CBCT(φ40mm×H40mm)を撮影したところ、分岐部の近心側のやや頰側に穿孔部から根管充填材が溢出していることが認められた(←部分)。
-
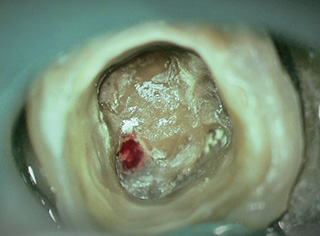
図3マイクロスコープで穿孔部を確認することができる。
-
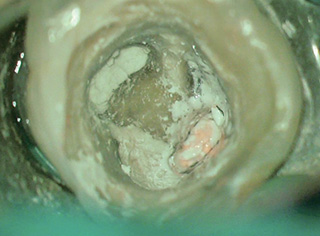
図4穿孔部はBioMTAにより封鎖した。
-
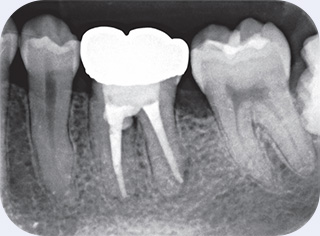
図5術後2年。根尖病変も治癒し、穿孔部にも問題は生じていない。
CTの必要性と被曝量の問題
福西診断の結果、抜髄になってしまうケースももちろんありますが、診断の精度を考えたとき、現在では歯科用CT(写真2)の活用が欠かせないと感じています。特にエンドの診断にはなおさらではないでしょうか?
月星私の場合、最も多い症例はエンドと外傷歯です。う蝕が減少した現在、CTを撮るケースとしては多分エンドが一番多くて、次に智歯の抜歯だと思います。他には原因不明の症例診断に使っていますね。私の使っているCTはφ60mm×H60mmとかφ40mm×H40mmを撮れますが、先生方はいかがですか?
福西・泉φ40mm×H40mmとφ60mm×H60mmです。
月星年間を通してみても撮っているのはほとんどφ40mm×H40mmです。先生方もそうでしょう?
福西・泉確かに9割以上がφ40mm×H40mmですね。
月星φ80mm×H80mmもあってもいいとは思いますが…。φ40mm×H40mmの方が圧倒的に見やすいですね。
泉私はφ80mm×H80mmでも撮りますが、対象となる歯は照射の中心になくて端にあるので、あとで切り取って再構成する際に、像が粗くなることがありますね。
福西私たちは主に1本の歯とか比較的小さな部分の診断に使うことが圧倒的に多いですから、それを考えるとφ40mm×H40mmで十分かもしれませんね。
泉φ40mm×H40mmの最大のメリットは被曝量だと思います。CTで一番考えなければいけないのは被曝量の問題ですから…。下顎の大臼歯をφ40mm×H40mmのハーフスキャンで撮影した場合、D感度のフィルム2枚分相当の被曝量ですので、かなり低く抑えられています。だからといって何でも撮っていいことにはなりませんが、ハードルを少し下げることができるのではないでしょうか。
月星確かなことは言えませんが、φ60mm×H60mmを1枚撮りたいのであればφ40mm×H40mmを3枚撮れるはずです。それならφ60mm×H60mmで上下顎を1枚で撮ろうと思わないでφ40mm×H40mmで部分的に撮った方が鮮明だし被曝量が少ないわけです。私がCTを導入した頃は、CTを撮るというと被曝量の問題から、“お前はとても悪いことをしている”みたいな非難をされたことがありました。しかし、最近になって、CTによる診断は被曝のデメリットは確かにあるけれども、その何倍ものメリットがあるという流れになってきたので、逆に“お前はよくやっている”といった評価をいただくことも増えてきました。もちろん必要のないものを撮ってはいけません。興味本位で、1ヵ月おきとか3ヵ月おきに撮るなんていうのは論外です。医療には必 ず副作用が存在します。ですから薬も飲まない方がいいし、注射だって本当は打たない方がいい、手術もしなくてよければしない方がいいに決まっています。でもそれ以上にメリットがあるから薬も飲むし、注射もする…。それはCTでも同じですよ。それ以上のメリットがあるから使うのです。
泉月星先生は必ず講演の最初に被曝量のお話をされると聞いています。また、機種によって被曝量が20倍以上変わってくるというお話もされていますが、その選択もとても大事で、エンドの診断に毎回20倍以上も被曝量の違うCTで撮影していいのかという問題もありますね。
福西何が目的で自分はCTを導入するのか、患者さんへの被曝という問題も含めて、充分に検討していただきたいですね。
月星あとはメーカーのフォローアップですね。私の場合は導入して12年経ちますが、一度も故障したことはありません。ただ、故障して電話しても出なかったでは困りますからね。
福西根管治療では、抜髄処置よりも圧倒的に再根管処置の方が多いのですが、根尖病変がデンタルで発見できる確率はどれくらいなのでしょうか?
泉感度0.55、特異度0.98という報告があります(Estrela etal.2008)。病変の有無の的中率は有病率にかなり左右されますけれども、日本で既に根管治療してある歯の場合、デンタルで半分くらいの見逃しがあると考えられます。
福西半分というのは恐るべき数字ですね。今まで報告されている成功率というのもデンタルで判断したものなら、実は成功率は低かったということになりますね。
泉そうですね。今まで報告されている2、3割を引いて成功率を考えなければいけないという報告もあるくらいですから…。つまりデンタルとCTでは病変の発見率が違うということです。
症例提供:月星歯科クリニック 月星 光博先生
-
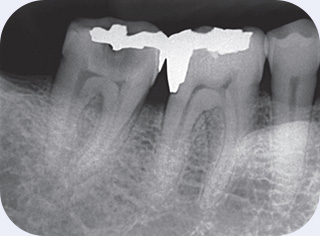
図1術前のX線写真。70歳、男性。主訴:7の冷水痛とわずかな自発痛。診断:歯髄炎。
-
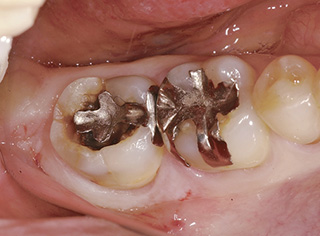
図2術前の口腔内写真。インレーに周囲から2次う蝕が進行している。
-
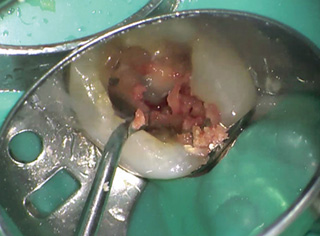
図3インレー除去後にエキスカベーターにてう蝕象牙質を除去したところ、簡単に露髄した。
-
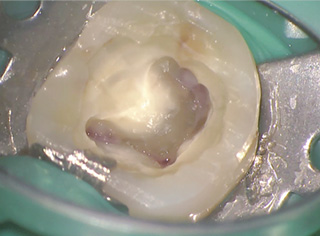
図4通常の方法に則り髄腔を拡大し、それぞれの根管口で断髄を行った。すべての根管の歯髄が生きていたこと、また断髄により止血が確認できたことにより、根部歯髄は保存可能と判断した。
-
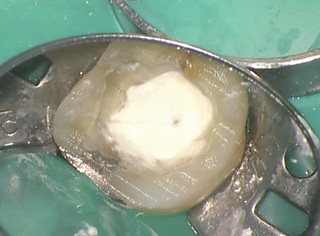
図5BioMTAで直接覆髄を行った。約4分間初期硬化を待ったのちに従来型のグラスアイオノマーセメントで裏層並びに築造を行った。
-
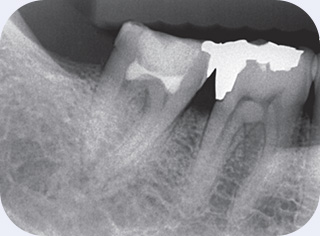
図6治療直後のX線写真。その後不快症状はまったくみられず、経過は良好である。
エンド治療にマイクロスコープは不可欠な時代になった
福西特に上顎の6番7番の歯根の重なった像の中では正確な診断がとても難しくなります。そういう意味でも月星先生がおっしゃるようにCTをエンドの診断に使用する頻度が高くなるというのは頷ける話です。では次に、CTを使って精度の高い診断を行って、実際の根管内を見ていく際に、現在ではマイクロスコープ(写真3)が必須のツールになってきていますね。
泉私の医院では小児のCRから歯根端切除まで、ほぼ100%の症例で使っています。マイクロスコープがないと治療できなくなってしまったというのが正直なところですが…。
福西ルーペでも現在10倍くらいまでは対応していると思いますが、ルーペとマイクロスコープは使い分けしておられますか?
泉おそらくCRや通常の修復処置はルーペでも十分だとは思います。ただ、一度マイクロスコープの拡大像を見てしまうと、それ以下では見られなくなってしまいました。
福西主に何倍を使っておられますか?
泉通常作業は10倍ちょっとくらいです。
福西月星先生はいかがでしょうか?
月星私はやはり主にエンドですね。あとたまに形成やCRの時に使います。エンドにはほぼ100%マイクロスコープを使っています。
福西ということは、お二人ともなくてはならないツールになっている訳ですね。ではエンドの場合、特にどういったケースにマイクロスコープが必要と感じますか?
泉再治療と歯根端切除のような外科的歯内療法に関しては、おそらくマイクロスコープがなければ治せないケースがたくさんあるのではないでしょうか?まず見逃した根管を見つけるところから、ガッタパーチャの除去、破折器具の除去など、全てになってしまいますが…。歯根端切除に関しては拡大鏡下かどうかで予後が違うというエビデンスもありますし、特に再治療に関しては必要不可欠と感じますね。
福西CTで精度の高い診断をしたうえで、マイクロスコープを見ながら精密な治療を行うことが今後のエンド治療のゴールドスタンダードになるのではないかと…。
泉はい、そう感じています。
福西ただ、若い先生方にとっては費用の問題もあるでしょうし、使いこなすスキルも必要です。このギャップを埋めるために必要なことは何でしょうか?
泉エンドの原因はすべて感染ですので、考え方としてはまず感染させないことです。
福西ということは器械の導入云々の前に、まずラバーダムをしっかりと行うところから始まりますよね。そこから変えていかないと、おそらくエンドは変わらないですよ。
月星セミナーでエンドのテーマになると、何割の人がラバーダムしているのか、毎回聞いています。例えば今日の参加者30名のうち7、8割の方がラバーダムはしていないと答えていました。2015年の時点で我が国の未来ある歯科医師の7割以上がラバーダムをしていないというこの現状…。ちょっとありえないですよね。
福西そうですね。さらに残りの3割の方も稀にしかしていなくて、常にやっているわけではないんですね。
症例提供:西本歯科医院 泉 英之先生
-
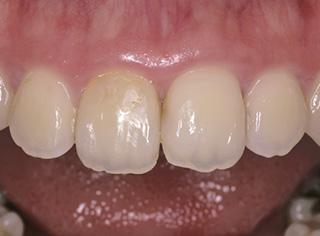
図1術前。治療を繰り返すたびになおいっそう1が冷たいものでしみるようになったことを主訴に来院。
-
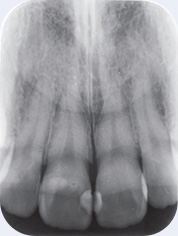
図2術前のX線写真。根尖部に異常を認めない。
-
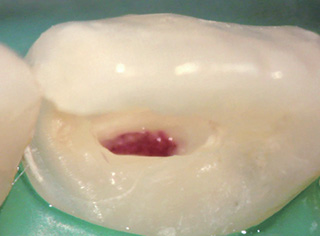
図3コンポジットレジンを除去すると、不顕性露髄が生じていたが、その下には血流があり、歯頸部断髄を行った。
-
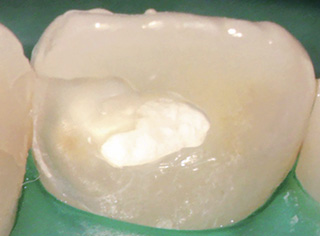
図4止血したため、BioMTAにて覆髄
-
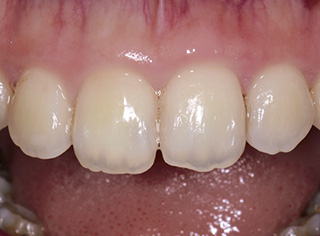
図5術後6ヵ月。不快症状や痛みは消失した。歯冠部の変色を認めない。
-
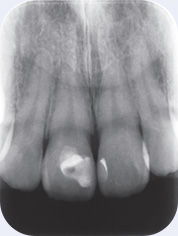
図6同、X線写真。歯頸部で断髄されていることがわかる。根尖部に異常を認めない。
OTR機能でより安全性が高く効率的なエンド治療が可能に
月星さらに驚くのは、アメリカではもう十数年前からルーティーンで教えていて、それを教えなければ大学として認められないというニッケルチタン(NiTi)ファイルですが、今日の先生方で使っていらっしゃるのは何割くらいでしたか?
福西1、2割くらいじゃなかったでしょうか?
月星NiTiファイルを使わずにどうやって湾曲根管を開けるのでしょうか?「NiTiファイルは折れる」とよく聞きます。確かに使い方を誤ったら折れますよね。極端なことを言えば、ハンドモーターがなければ瞬時に折れます。また、セミナーも行かずにNiTiファイルを買って我流で回せば、それも瞬時に折れます。でもキチンと使ってやれば、ほとんど折れません。以前はたまに折れることがあったのですが、レシプロケーションモードを持ったハンドモーターの出現でほとんど折れないようになりました。感覚から言うと何倍も安心です。先生方はレシプロケーションを使って折ったことがありますか?
泉私はデンタポート(写真4)のOTR機能を持ったモーターを使うよ うになってからは、今のところ折れたことはありませんね。
月星OTR機能のおかげで破折というストレスから解放されましたよね。現在、いろいろなメーカーが競って類似した機能で出していて、先生方もいくつか持っておられると思いますが、その中でOTRを選択する理由は何でしょうか?
泉私は新しいNiTiファイルが出ると、必ずプラスチック根管で形成してそのファイルの特長とか使い勝手の良さを確かめるのですが、その中でスムーズに形成できる点において、OTRが適していると思います。
福西OTRにはたくさんのファイルに対応できるというメリットがありますね。私の場合はいろいろな術式がある中でケースを選んで使っていますが、NiTiファイルの破折も防げるし、根尖の破壊も防ぐことができる。EMRをとりながら形成・拡大を進めることができるので、作業長を越えることなくより安全な状態で操作を行うことができます。これは初心者、ベテラン関係なく使うべきツールだと思います。今日のセミナーでも8割くらいの先生が、NiTiファイルを使ったことがありません。そういう若い先生たちに最初からOTRを使っていただくようにすればトラブルも少なくてすみます。最新の機能を使わずしてトラブルになったら「やっぱりNiTiファイルはダメだ」という烙印を押してしまいますが、私はNiTiファイルを使わずしてエンドはありえないと考えています。ダメという先入観はあくまで間違った知識や使い方から生まれることが多いですから、新しい機能を持ったツールを使うことによって安全性を高めたり、効率性もよくなるのであれば使わない手はないんじゃないかというのが私の結論です。
月星考えてみれば12年前にCTを導入したときには、ここまでいろいろな目的でCTを使う時代が来るとは誰も予想していなかったと思います。それと同じように皆さんが頻繁に使うことによって、メリットだけでなく欠点があれば改善点を見つけてさらにバージョンアップしていく、このサイクルが大切だと感じます。
“歯科に活力と夢を”
福西CTをはじめ高価な器材も多く、特に若い先生にはハードルが高いと思います。CEセミナーも若い先生の臨床を高めることを目的に行っていますが、大事なことは歯科医師という仕事に夢や憧れを持っていただくことで、それがなければ長く続けることが苦労の連続になってしまいます。現在はどちらかというと、ネガティブな話が多く聞こえてくるようにも感じますが、月星先生のお考えはいかがでしょうか?
月星確かに現在の歯科界の状態はあまり良くないとは感じています。“負のスパイラル”という言葉をよく耳にしますが、原因には様々な要素がからんでいて端的に言い当てることは困難です。しかし、確実に一つ言えることは歯科に夢がなければ人材が集まらないということです。そういう意味からも、まず私たちのやっていることに夢と希望と自信を持てたらいいなと常々考えています。その流れから、歯科の将来を担う若い先生に何とか希望が持てるようなお話を伝えられないかと、卒後10年未満の勤務医の先生を主な対象に、「日本の歯科の力」という講演会を企画することになりました。ぜひ一度聴いてみて、自分の足元を見るとか将来を見つめ直す機会を持っていただきたいと願っています。
福西歯科に活力と夢を”ということですね。次世代を担う若い歯科医師・歯科学生と一緒にこれからの歯科の未来を考えるために本年5月14、15日に月星先生、赤川安正先生が大会会長のもと、「日本の歯科の力」と題した講演会が開催されます。あの時、あの場所に行って話を聞いて良かった、そういう“出会い”や“場所”になればいいですね。
月星そうですね。どなたかの講師のお話が参加してくださった先生方の琴線に触れてくれればいいなと願っています。
福西本日はありがとうございました。
-
写真1
歯科用覆髄材料
「BioMTAセメント」 -

写真2
歯科用デンタルパノラマ・
セファロ・CT・X線装置
「ベラビュー エポックス 3Df」 -

写真3
可搬型手術用顕微鏡
「ライカM320 FULL HDカメラ内蔵」 -
写真4
歯科用多目的治療用モーター
「デンタポート」
- 販売名:BioMTAセメント 一般的名称:歯科用覆髄材料 医療機器認証番号:226AKBZX00110000 医療機器の分類:管理医療機器(クラスⅡ) 製造:BioMTA 製造販売:(株)モリタ
- 販売名:BioMTAセメント 一般的名称:歯科用覆髄材料 医療機器認証番号:226AKBZX00110000 医療機器の分類:管理医療機器(クラスⅡ) 製造:BioMTA 製造販売:(株)モリタ
- 販売名:ベラビュー エポックス 一般的名称:アナログ式歯科用パノラマ・断層撮影X線診断装置 医療機器認証番号:20900BZZ00259000 医療機器の分類:管理医療機器(クラスⅡ)/特定保守管理医療機器/設置管理医療機器
- 製造販売・製造:(株)モリタ製作所 発売:(株)モリタ
- 販売名:ライカM320 FULL HDカメラ内蔵 一般的名称:可搬型手術用顕微鏡 機器の分類:一般医療機器(クラスⅠ)/特定保守管理医療機器 医療機器届出番号:13BX00324320FD1 製造販売:ライカマイクロシステムズ株式会社 発売:(株)モリタ
- 販売名:デンタポート 一般的名称:歯科用多目的治療用モーター 医療機器認証番号:21400BZZ00093000 医療機器の分類:管理医療機器(クラスⅡ)/特定保守管理医療機器 製造販売・製造:(株)モリタ製作所 販売:(株)モリタ
(株)モリタ 大阪本社:大阪府吹田市垂水町3-33-18 〒564-8650 東京本社:東京都台東区上野2-11-15 〒110-8513 (株)モリタ製作所:京都府京都市伏見区東浜南町680 〒612-8533 ライカマイクロシステムズ(株):東京都新宿区高田馬場1-29-9 〒169-0075
他の記事を探す
モリタ友の会
セミナー情報
会員登録した方のみ、
限定コンテンツ・サービスが無料で利用可能
オンラインカタログでの製品の価格チェックやすべての記事の閲覧、臨床や経営に役立つメールマガジンを受け取ることができます。
商品のモニター参加や、新製品・優良品のご提供、セミナー優待割引のある、もっとお得な有料会員サービスもあります。


























