DMR 一覧を見る
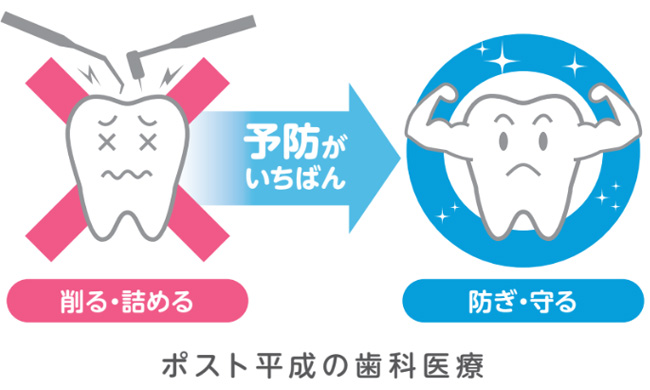
予防歯科で防ぎ守る!~ポスト平成の歯科医療~
大阪大学大学院歯学研究科 予防歯科学 教授天野 敦雄
KEYWORD「防ぎ守る」歯科医療 / バイオフィルムは2種類存在する / 歯肉縁は国境 / Microbial shift / う蝕と歯周病の最新病因論 / 「感染性歯周炎」と「不潔性歯周炎」 / オーダーメイドの予防歯科
目 次
はじめに
「削って詰めたからう蝕は治った!」「歯周ポケットが3ミリになったから歯周病は治った!」。もしそう思っているなら、それは思い込み。う蝕と歯周病が完治することはありません。臨床的治癒、すなわち寛解しただけです。でも、臨床的治癒状態をずっと維持することができれば十分。これがポスト平成の「防ぎ守る」歯科医療です。
必要なのは「どうしてう蝕と歯周病は起こるのか?」のバイオロジーに基づいた予防歯科の実践です。予防歯科は患者さんの20年先を見据えています。
昭和の決めぜりふ
“むし歯の洪水”の昭和時代、「は〜い治りましたよ。痛くなったらまた来てくださいね」というフレーズは当時の歯科医院の決めぜりふだった。その頃に小児患者だった人たちの耳に、この言葉は今なおしっかりと残っている。
だから、今の中高年にとって“歯の病気は完治する病気”であり、“歯科医院は痛くなったら行くところ”なのである。だが、彼らにも「かかりつけ歯科医」というキーワードを耳にする時代が訪れた。
院長先生の半分は予防歯科に興味がない
歯科の院長先生の平均年齢は60歳(私もこの世代)。私見だが、60歳以上の院長先生の多くは、予防歯科に興味がない(気がする)。そりゃそうだ。35年前、私が卒業する頃は「削る・詰める・抜く・入れる」が絶頂期。私が「卒業後は予防歯科学教室に残る」と同級生に告げた時、彼らは真剣に私を止めた。
「よりによって予防歯科なんて、天野、眼を覚ませ!」と。それが当時の常識。しかしだ、平成の御代を経て、歯科医療は予防歯科に向かっている。昭和に卒業の院長先生も魚の目(流れを読む目)をもって欲しい。
なぜ、予防歯科なのか
う蝕と歯周病を完治させるためには、病原菌の完全な駆逐が必要条件である。削って詰めても、全ての歯周ポケットを3ミリ以下にしても病原菌は追い出せない。彼らは昔からの常在菌なのだ。歯が一本も無い人からもむし歯菌と歯周病菌は検出される。
では抗生物質を使えばいいのか?善玉菌は生かして悪玉菌だけ駆逐できる都合のいい抗生物質があるなら教えてくれ(う蝕と歯周病が抗生物質で抑えられるなら、歯医者も歯学部もいらない)。そもそも、抗生物質で完全に駆逐できるのは、非常在菌だけであることを忘れてはいけない。
う蝕と歯周病は完治しない。バイオフィルムを抑え込むための方策は「予防歯科」である。予防歯科は生涯続けなければならない歯科医療である。
予防歯科の目的
予防歯科の目的は、100%磨きのブラッシング指導でも歯石フリーの完璧なプロフェッショナルケアでもない。バイオフィルムの病原性が高くならないようにオーダーメイドで管理し、同時に歯と歯周組織を鍛え、歯・歯周組織とバイオフィルムとの均衡を維持することである(図 2)。

図 2バイオフィルムと歯・歯周組織の均衡を保つことが予防歯科の目的。患者さんの人生を通したメインテナンスにより、疾患の発症を抑え込むことが目標である。
昔プラーク、今バイオフィルム
現在、プラークはバイオフィルムと呼ばれることが多い。まあ、名前がどうかということは些細なことだ。もっともっと大事なことは、バイオフィルムには2種類あるということ。歯肉縁上バイオフィルムと歯肉縁下バイオフィルム、この2つはドナルドトランプと習近平くらい違う(何のこっちゃ?)。予防歯科実践のためにはこの理解が絶対に必要である。
歯肉縁は国境
う蝕と歯周病の感染源であるバイオフィルムは、歯肉縁上と歯肉縁下では異なる細菌世界、細菌同士の行き来は無いと心得よ(図 3)。
-
- 1歯肉縁上の細菌世界:
- 好気性菌(酸素が好き)が住んでいる。ミュータンスレンサ球菌もここの住人だ。彼等は発酵性糖質(ショ糖、ブドウ糖、果糖、調理デンプンなど)を食し、酸を産生する。バイオフィルムのpHは弱酸性。
-
- 2歯肉縁下の細菌世界:
- 嫌気性菌(酸素は嫌い)が住む。彼等は歯周組織由来のタンパク質を主食とする(肉食系!)。歯周ポケット内のpHは7.5〜9.0でアルカリ性。
-
- 3細菌世界の国境:
- 縁上バイオフィルム細菌は、う蝕は起こすが歯周炎は起こさない(歯肉炎は起こす)。縁下バイオフィルム細菌は、酸を産生しないのでう蝕は起こさない。酸素と酸性を好む縁上細菌は、歯肉縁下(酸素が乏しくアルカリ性)に侵入しないし、縁下細菌も縁上には移行しない。歯肉縁は国境なのだ。
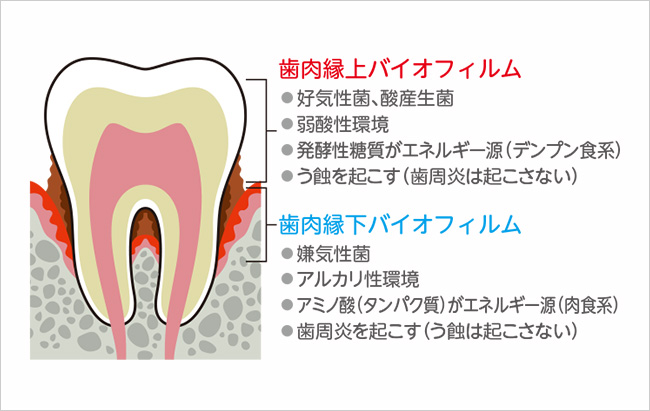
図 3歯肉縁を境に異なる細菌世界:歯肉縁上バイオフィルムと歯肉縁下バイオフィルムとは、周囲環境、構成菌種、細菌の栄養素に至るまで全く異なる。
むし歯菌と歯周病菌
20世紀には、代表的なむし歯菌はミュータンスレンサ球菌、歯周病菌はPorphyromonas gingivalisだった。我々はこの代表的な病原菌たちと戦えと教えられてきた(図 4)。ところが、21世紀になって話が変わった。この2つの菌種だけじゃなく、他の菌達も関係していると。バイオフィルム全体の病原性の変化を見ることが大事と考えられるようになった。

図 4
Microbial shift「21世紀のキーワード。覚えよう!」
バイオフィルムの病原性が高くなるのは、新たな細菌種の参入によるものではない。常在菌のMicrobial shiftによる(図 5)。
Microbial shiftとは、バイオフィルムを取り巻く、栄養、温度、pH、嫌気度などの環境変化によって、細菌たちが活気づき病原性を高める現象のことである。細菌たちが「定常」から「悪玉」にシフトし高病原化するのである。こうなるとバイオフィルムと歯・歯周組織の間の均衡が崩れ、う蝕や歯周病が発症する(図 6)。
Microbial shiftは人体の他の細菌叢でも起こる。腸内細菌叢のMicrobial shiftは、深刻な病気の発症や進行に繋がることが知られている。便秘、下痢はMicrobial shiftの兆候だ(図 7)。
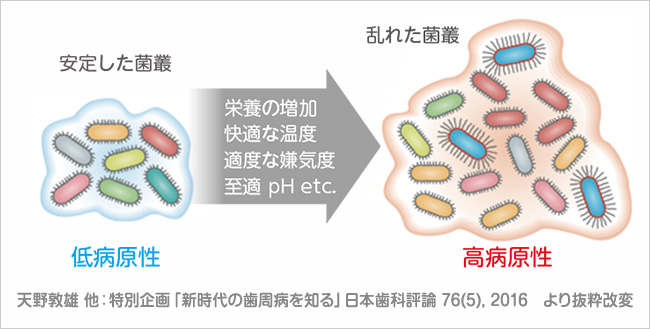
図 5Microbial shift
-
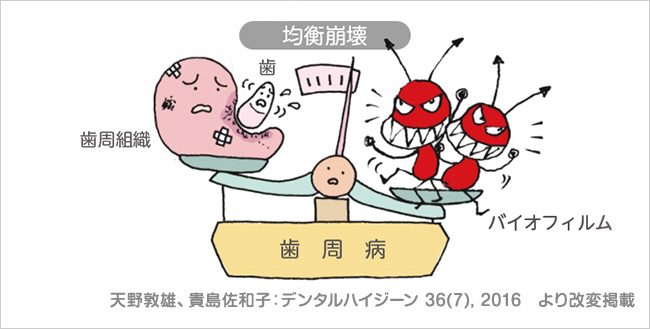
図 6Microbial shiftによってバイオフィルムが高病原化し、歯・歯周組織との均衡が崩壊。う蝕や歯周病が発症する。
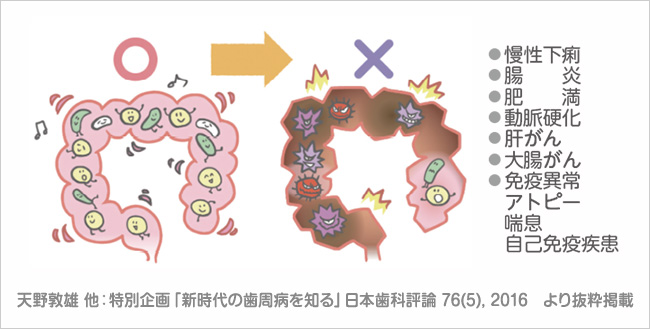
図 7腸内細菌叢のMicrobial Shift:腸内細菌叢の乱れによって、炎症性疾患、代謝性疾患、がんなど様々な病気の発症や進行に繋がる。
う蝕の最新病因論
1むし歯菌
21世紀になって、ミュータンスレンサ球菌以外の酸産生菌もう蝕発症に関わっていることが判った1)(表 1)。これらの菌種はショ糖だけじゃなく、他の発酵性糖質(ブドウ糖、果糖、調理デンプンなど)を食して酸を出し、歯を溶かす(ただし、不溶性グルカンは作らない)。不溶性グルカンを作らなくても、歯面に付着したバイオフィルムの中にいれば、歯を溶かすことができる。
一方、酸を中和してくれる常在菌が歯肉縁上バイオフィルムにいることが判明した。常在レンサ球菌の中にはアンモニアを出す菌種がいるのだ。アンモニアはアルカリ性だから酸を中和する。こんな菌が多い人はう蝕になりにくい。表 1う蝕原性菌とう蝕誘発性糖質
20世紀の常識 21世紀の常識 う蝕原性菌 - ・ミュータンスレンサ球菌
- ・ラクトバチラス
- ・ミュータンスレンサ球菌
- ・ラクトバチラス
- ・ビフィドバクテリウム
- ・Scardovia wiggsiae 種
- ・Actinomyces 種
- ・Veillonella 種
う蝕誘発性糖質 ・砂糖(ショ糖) ・発酵性糖質
ショ糖、ブドウ糖、果糖、調理デンプンなど2う蝕の発生
21世紀になって、う蝕という疾患は「脱灰と石灰化のバランスが偏っている状態であり、う蝕=う窩ではない」という考えが浸透した。脱灰因子と防御因子(脱灰を防ぎ石灰化を促進)の間のバランス崩壊が、う蝕の発生原因である1)
(図 8)。これもバイオフィルムの周囲環境(特に栄養環境)の変化によるMicrobial shiftが原因である。3う蝕の治療
疾患の治療は病因除去である。う蝕の原因は脱灰因子と防御因子の均衡崩壊であるから、脱灰因子を減らし、防御因子を増やすことがう蝕治療である(図 8)。初期う蝕の場合は再石灰化による治療が可能である。保存修復処置はリハビリテーションであって、病因除去ではない。
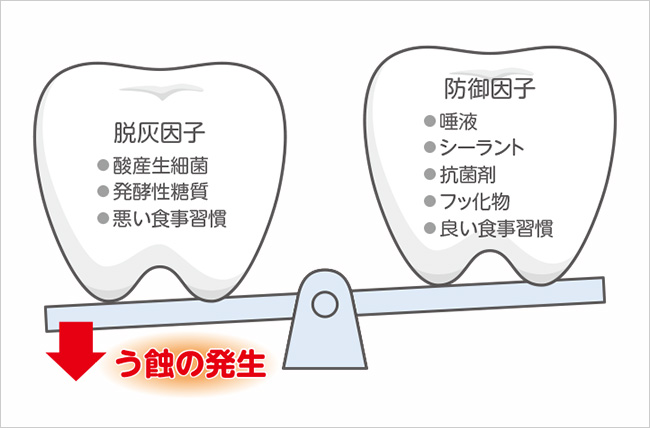
図 8う蝕とは脱灰と石灰化のバランスが偏っている状態である。脱灰因子と防御因子(脱灰を防ぎ石灰化を促進する因子)の間のバランス崩壊がう蝕を作る。
歯周病の最新病因論
1歯周病菌
21世紀初頭の歯周病菌は「レッドコンプレックス」と呼ばれる3菌種であった(今でも、これら細菌種は間違いなく最強の歯周病菌である)(表 2)。現在では、さまざまな細菌種の協働作業によるMicrobial shiftが歯周病発症の原因であり(図 9)、レッドコンプレックスがいるとMicrobial shiftが起こりやすくなると考えられている。
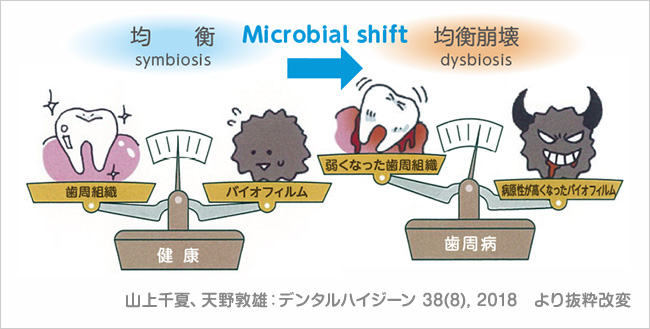
図 9歯周病の発症原因:「バイオフィルム VS 歯周組織」の均衡崩壊によって歯周病が発症。
表 2歯周病原菌
21世紀になって歯周病は歯周病原性の高い菌種(レッドコンプレックス)だけではなく、Microbial shiftによるバイオフィルム全体の高病原化が発症原因とされている。20世紀の常識 21世紀の常識 歯周病原菌 - ・レッドコンプレックス
- * Porphyromonas gingivalis
- * Tannerella forsythia
- * Treponema denticola
- ・レッドコンプレックス
- ・Filifactor alocis
- ・バイオフィルムのmicrobial shift
2歯周病の発症
バイオフィルムのMicrobial shiftは、数年から20年をかけてゆっくりと起こる。バイオフィルム細菌の中には、他の細菌種の産生する代謝産物(排泄物)を栄養素として利用するものが多く存在する。細菌たちは足らない栄養素をお互いに融通し合い、じわじわと病原性を高めていく(図 10)。
歯周組織の炎症がさらに亢進すると、歯周ポケットの内面には潰瘍(上皮が脱落した状態)が形成される。歯周病菌にとって、鉄分は必須栄養素である(図 11)。潰瘍面からの出血により(図 12)、血液中の鉄分とタンパク質を摂取し歯周病菌は増殖し活発となりMicrobial shiftが起こる(図 13)。
その結果、バイオフィルムの病原性は大幅に高まる。歯周病菌と歯周組織の均衡が崩れ、歯周病が本格的に進行する2)。
図 10バイオフィルム内でおこっている細菌代謝物を利用した栄養共生。

図 11
-
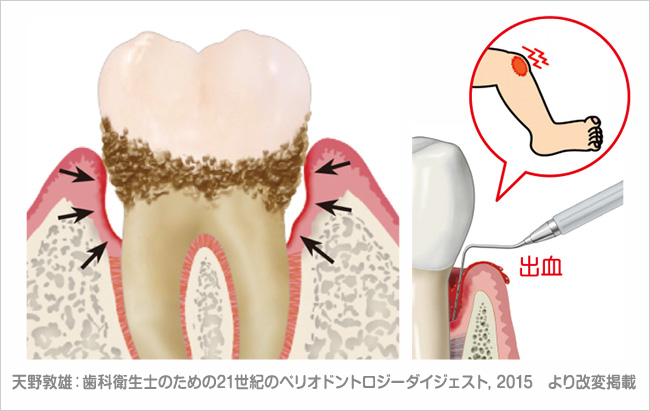
図 12歯周ポケット内に形成された傷口(潰瘍面)からは出血が起こる(膝の怪我と一緒)。それによって血液中の良質なたんぱく質とヘモグロビン(鉄分)が歯周病菌に与えられ、Microbial shiftが起こる。プロービング時の出血は潰瘍面形成の証拠。
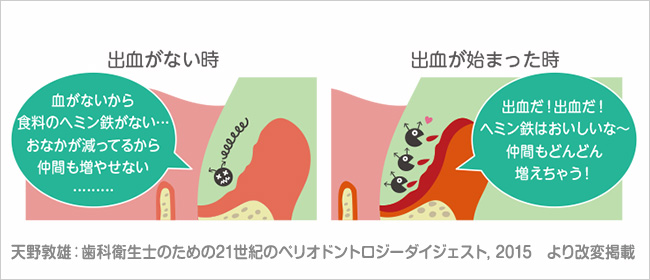
図 13
3歯周病の治療
歯周病発症の主な原因はMicrobial shiftである(図 14)。その原因を除去するためには、細菌に供給される栄養を絶つことである。歯周基本治療により歯周ポケット内の細菌量が減少すれば、ポケット内の潰瘍面が修復し出血が止まる。これにより、バイオフィルムの病原性は大幅に低下する。原因がなくなれば、歯周組織は自然に改善に向かう。やがて臨床的治癒は得られるが、完治ではない。油断すれば再発するのが歯周病である。
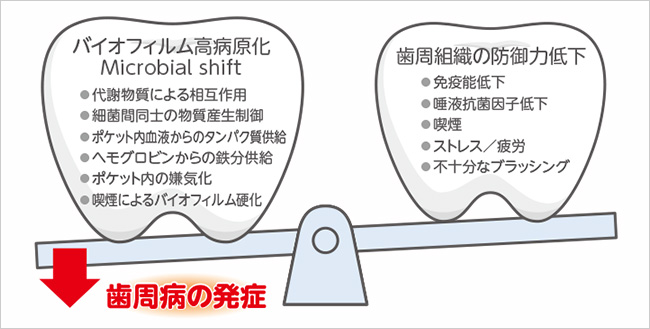
図 14バイオフィルムの歯周病原性が高まり、バイオフィルムの病原性と歯周組織の防御力との均衡が崩れた時、歯周病が発症する。この破綻にはバイオフィルム高病原化を進める因子と、歯周組織の防御力を低下させる因子が影響を発揮している。
実践予防歯科
う蝕と歯周病の最新病因論が理解できれば、あとはMicrobial shift制圧のため、予防歯科の実践である。プロフェッショナルケアとセルフケア、我々と患者さんとの協働作業が始まる(図 15)。

図 15
プロフェッショナルケアの手順
1ライフステージに対応したオーダーメイドアプローチ(表 3)
患者さんの年齢と口腔状態に応じて、患者さんを何から守り防ぐのかを明確にする。
2リスク判定(表 4)
患者さんのう蝕、歯周病のリスクを判定する。う蝕リスクを判定する検査キットやプログラムは歯科関連企業から市販されている。歯周病に関しても歯周病細菌検査に加えて、判定プログラムが企業により提供されている。
-
表 3目的の設定
この患者さんを何から守るのか?
患者さんの年齢と口腔状態から決定する年齢 口腔状態 - ・口の機能育成のお年頃
- ・エナメル質う蝕のお年頃
- ・歯周病のお年頃
- ・根面う蝕のお年頃
- ・オーラルフレイルのお年頃
- ・健全
- ・エナメル質う蝕
- ・根面う蝕
- ・軽度歯周病
- ・重度歯周病
- ・メインテナンス中
-
表 4リスク判定
ここの患者さんのリスクは
ロー、ミドル、ハイ、それともエクストリーム?う蝕リスク 歯周病リスク - ・う蝕経験
- ・う蝕原性菌量
- ・唾液の性状・分泌量
- ・プラーク量
- ・食事習慣
- ・フッ素使用状況
- ・小窩裂溝の形態
- ・細菌検査
- ・歯周状態
- ・プラーク量
- ・喫煙
- ・飲酒
3患者指導(表 5)
患者さんの年齢、リスクに応じた患者指導。
4定期口腔健康管理
口腔状態精査(毎回、写真・データ記録を残し、前回と比較できること)、スケーリング、PMTC、フッ素塗布など。
歯科関連企業からシステム化されて提供されている。口腔状態精査には受診ごとの記録を残すことが必須。表 5オーダーメイド患者指導
歯磨き指導 う蝕予防 ・リスク判定結果に応じた歯磨き指導 歯周病予防 ・バイオフィルムの病原性を推測
・全ての患者さんに100%歯磨きはナンセンスオーラルケア
商 品- ・自分で体験(人の言うことを鵜呑みにしない)
- ・歯科医院全員で試し、システム化
- ・フッ素入り(1,500ppm)がお薦め
- ・「むっちゃ効くもの」は無いと理解しておくこと
- ・う蝕ハイリスク患者にフロスは必須
- ・40歳を超えたら歯間ブラシは必須
生活指導 - ・全身の健康にいいことは健口にもいい
- ・禁煙、節酒
オーダーメイド予防歯科:バイオフィルムの歯周病原性簡易評価
バイオフィルムの歯周病原性の評価には、細菌検査が一番であるが、自費のためできないこともある。その場合は、歯周組織の現状、治療への反応性から歯周病原性を推測できる(図 16)。
超音波スケーリングだけで簡単に良くなる歯周病もあれば、手を尽くした治療が必要な重症のものある。私は歯周炎を「感染性歯周炎」と「不潔性歯周炎」に分けて考えている(私が作った非認証診断名なので他言無用)(図 17)。例をご覧あれ。-
図 16
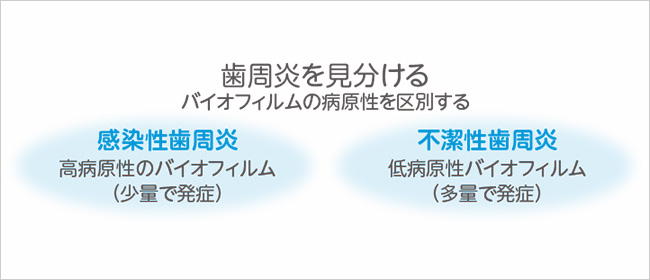
図 17
1病原性が高いバイオフィルム:感染性歯周炎(図 18)
歯周状態:【セルフケアが良好であるにもかかわらず、プロービング時の出血が顕著】
判定:【レッドコンプレックスの存在が疑われるとともに、この患者さんにとってバイオフィルムは高病原性】- セルフケアとプロフェッショナルケアの目標
-
- 磨き残しがない:磨き残されたバイオフィルムは時間と共に成熟し病原性を高める。成熟バイオフィルムを残さないように100%磨きを指導。
- ブラッシング時の出血がない:血液はバイオフィルムにとって最高の栄養素。栄養供給を絶つ。
- 歯間ブラシ、フロス、タフトブラシも必須。
- プロフェッショナルケアは3〜4ヵ月に一度。丁寧にバイオフィルムの除去を行う。
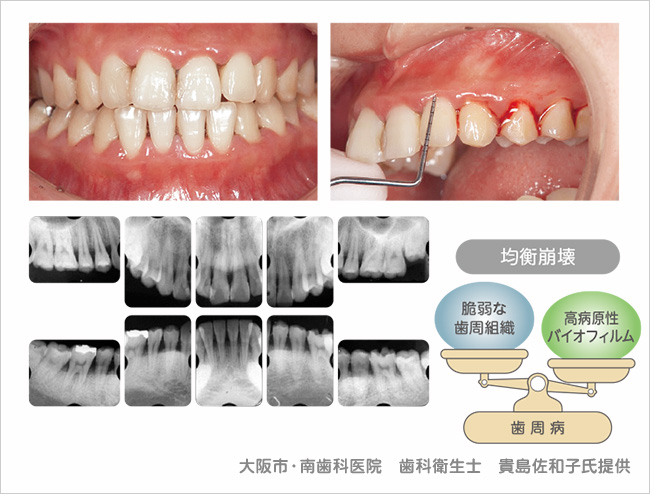
図 18病原性が高いバイオフィルム(初診時の口腔内写真とX線写真)
26歳女性。プラーク量は少ないのに、歯肉からの出血が顕著。明確な骨吸収が認められる。2病原性が低いバイオフィルム:不潔性歯周炎(図 19)
歯周状態:【大量の縁下歯石の沈着があるが、歯肉の炎症・出血は軽度で歯槽骨吸収は僅か。超音波スケーリングだけで歯周状態が大きく改善する】
判定:【この患者さんにとってバイオフィルムは低病原性】- セルフケアとプロフェッショナルケアの目標
-
- できる範囲での丁寧な歯磨き:100%磨き指導は不要。
褒める指導で丁寧なセルフケアができるように導く。磨き残しはプロフェッショナルケアで取り除く。 - 歯間ブラシ、フロス、タフトブラシは歯周状態と患者さんのモチベーションを考慮して使用。
- プロフェッショナルケアは6ヵ月に一度。
- できる範囲での丁寧な歯磨き:100%磨き指導は不要。
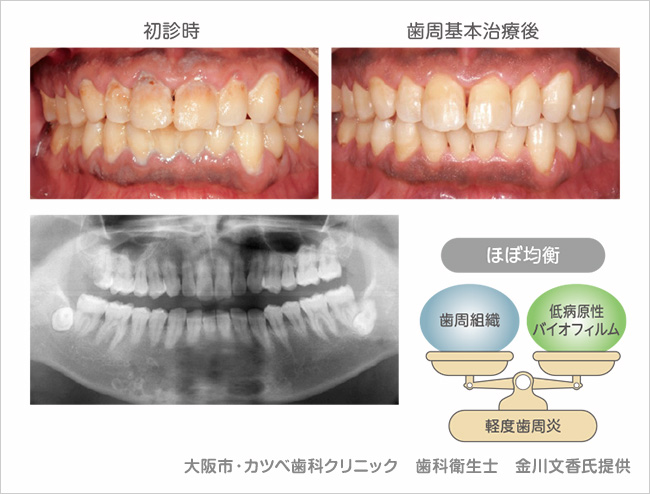
図 19病原性が低いバイオフィルム(口腔内写真とX線写真)38歳男性。全顎に多量のプラークの付着と歯頸部に多量の歯肉縁上歯石が沈着している。歯周ポケット4ミリ以上の割合は約50%、BOP( + ) の部位は2%、PCRは100%。しかし、明確な骨吸収は認められない。歯周基本治療により早期に歯周状態は改善した。
う蝕と歯周病は予防歯科による管理が必要な慢性疾患
我々は、最新の病因論を理解し、バイオフィルムと歯・歯周組織のバランスが崩壊しないように、長期の管理を行わなければならない。「削る」「詰める」は、過去の清算のための治療。過去のための治療の終了は、ゴールではなく未来のための治療スタートなのだ。21世紀の歯科医療は「削り詰める」医療から「防ぎ守る」予防歯科医療へと変化していく。
また、患者さんの生活と社会的背景、う蝕と歯周病の発生・再発に大きな影響をもっている。患者さんの全ての要因を包摂し、患者さんの生涯にわたるオーダーメイドの予防歯科が「ポスト平成の歯科医療」である。参考文献
- 1)天野 敦雄:歯科臨床の羅針盤 2.インターアクション,2018.
- 2)天野 敦雄:歯科衛生士のための21世紀のペリオドントロジーダイジェスト.クインテッセンス出版,2015.
他の記事を探す
モリタ友の会
セミナー情報
会員登録した方のみ、
限定コンテンツ・サービスが無料で利用可能オンラインカタログでの製品の価格チェックやすべての記事の閲覧、臨床や経営に役立つメールマガジンを受け取ることができます。
商品のモニター参加や、新製品・優良品のご提供、セミナー優待割引のある、もっとお得な有料会員サービスもあります。





